29 сентября — Всемирный день сердца
Ежегодно 29 сентября отмечается Всемирный день сердца. Основная задача этого дня — повышение осведомленности населения о заболеваниях сердечно – сосудистой системы, причинах их возникновения и способах профилактики. Эта важная дата возникла на рубеже 20 — 21 веков по инициативе Всемирной Федерации сердца.
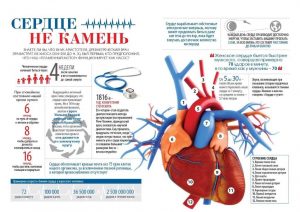
Сердечно – сосудистые заболевания являются основной причиной смертности в мире, унося ежегодно 18 млн. жизней. 80% смертельных случаев от инфаркта миокарда и ишемического инсульта можно было бы избежать, устранив основные факторы риска развития заболеваний сердца. По данным Минздрава здравоохранения России сегодня в стране заболеваниями органов системы кровообращения страдает более 35 млн. человек. Наиболее распространенными сердечно – сосудистыми заболеваниями являются артериальная гипертония, ишемическая болезнь сердца и цереброваскулярные болезни, на долю которых приходится более 85% всех болезней системы кровообращения.
Болезни сердца и сосудов на сегодняшний день занимают лидирующие позиции в структуре заболеваемости и смертности в Российской Федерации. Ежегодно в России от сердечно – сосудистых заболеваний умирает около 1 млн. человек.
Всемирный день сердца призван напомнить, что профилактика необходима на индивидуальном уровне. Чтобы сердечная мышца прослужила долго, а ее функционирование не доставляло серьезных проблем, необходимо вести здоровый образ жизни. Для этого:
- Курение необходимо полностью исключить. Активное или пассивное курение – организму причиняет значительный вред.
- Откажитесь от приема алкоголя.
- Делайте физические упражнения. Первый и главный помощник в борьбе с болезнями сердечно – сосудистой системы – регулярные физические занятия, не менее получаса ежедневно. Физические упражнения в течение 30 минут способствуют поддержанию здорового веса. Это могут быть прогулки быстрым шагом, катание на лыжах, велосипеде, плавание и др. Физические нагрузки должны быть умеренными и разнообразными.
Гимнастика, физические упражнения, ходьба должны войти в повседневный быт каждого, кто хочет сохранить работоспособность, здоровье, полноценную жизнь.
- Правильное питание:
— в рацион необходимо включать 5-6 порций овощей и фруктов в сутки (1 порция приблизительно одно яблоко или один апельсин, и т.д.);
— ограничить потребление соли в день до пяти граммов (одна чайная ложка). Следует учесть то, что практически во всей потребляемой пищи содержится натрия хлорид;
— необходимо контролировать и размеры порций. Даже дети должны питаться правильно. Избыточное питание – риск развития болезней сердца и ожирения.
- Нужно знать уровень своего артериального давления. Если АД 140/90 и выше необходимо обратиться к врачу! При стойком АД выше 150 мм. рт. ст. в любом возрасте инфаркты миокарда возникают в 2,5 раза чаще, чем при нормальном.
- Контролировать уровень холестерина и глюкозы в крови. Повышенное содержание холестерина в крови увеличивает риск развития инфарктов. Уровень холестерина в крови должен быть не выше 5 ммоль/л.
Повышенное содержание сахара в крови увеличивает шанс развития сахарного диабета и гипертонической болезни. Больным диабетом важно контролировать уровень сахара в крови, он должен быть в диапазоне 4,5-5,5 ммоль/л.
- Высыпайтесь. Продолжительность здорового сна должна быть не менее 7-8 часов, без перерыва. Чтобы улучшить качество сна, откажитесь от кофе во второй половине дня, старайтесь ложиться и вставать в одно и то же время, занимайтесь спортом в течение дня, не увлекайтесь просмотром телесериалов и пролистыванием ленты социальных сетей.
- Учитесь справляться со стрессом. Стрессы – неотъемлемая часть нашей жизни. Хронические стрессы и краткосрочные сильные нервные потрясения увеличивают риск возникновения ишемической болезни сердца или сердечного приступа. Избежать стресса в повседневной жизни невозможно, но научиться справляться с ним — вполне реально. На помощь приходят дыхательные упражнения, йога, общение с друзьями, животными, благотворительная деятельность, массаж, рефлексотерапия, занятия для души.
В Ярославской области продолжается проведение диспансеризации и медицинских профилактических осмотров взрослого населения. Программа диспансеризации предусматривает коррекцию факторов риска хронических неинфекционных заболеваний, которая начинается на 2-м этапе диспансеризации в качестве углубленного профилактического консультирования. Данная коррекция направлена на изменение образа жизни населения, что, в сочетании с другими стратегиями по снижению факторов риска, такими как контроль артериального давления, уровня глюкозы и холестерина в крови, позволит увеличить продолжительность здоровой жизни.
Ценить свое сердце, заботиться о нем, не подрывать его работу вредными привычками призывают кардиологи всего мира. Всемирный день сердца призван призван напомнить, что профилактика болезней сердца должна проводиться в течение всей жизни.
.
Будьте здоровы!
ГУЗ ЯО Гаврилов – Ямская ЦРБ
18-24 сентября 2023 года – Неделя популяризации здорового старения
18-24 сентября 2023 года – Неделя популяризации здорового старения (в честь Всемирного дня борьбы с болезнью Альцгеймера 21 сентября 2023 года).
Одной из национальных целей развития Российской Федерации является сохранение населения. Ключевой показатель-увеличение продолжительности жизни до 78 лет в период до 2030 года. Очень важно сохранить здоровье и активность в пожилом возрасте. Особое внимание людям старшего возраста следует уделять вопросам профилактики таких заболеваний, как болезнь Альцгеймера, остеопороза, снижения сенсорных функций (слуха, зрения), когнитивных нарушений, снижения мышечной массы и падения пожилых людей, бытового травматизма.
Болезнь Альцгеймера – прогрессирующее заболевание головного мозга, приводящее к потере памяти и отклонениям в мышлении, рассуждениях.
У большинства людей симптомы болезни Альцгеймера впервые о себе дают знать в возрасте 60 лет, а некоторые и в 45 лет имеют деменцию, вызванную болезнью Альцгеймера.
Деменция – это синдром, при котором происходит деградация памяти, мышления, поведения и способности выполнять ежедневные действия. Болезнь Альцгеймера является наиболее распространенной причиной деменции – на нее приходится 60-70 процентов всех случаев развития деменции. Деменция поражает людей во всех странах.
По данным ВОЗ, деменцией сегодня страдают около 50 миллионов человек в мире. Ежегодно к ним прибавляется еще 10 миллионов новых случаев. В России – примерно 1,3 млн. человек с болезнью Альцгеймера, это 1% населения.
В течение болезни Альцгеймера выделяют четыре стадии патологии:
— преддеменция – человек хуже усваивает новую информацию, ему становится сложно выполнять простые действия, которые раньше не вызывали никаких затруднений.
— ранняя деменция – становятся ярко выраженными нарушения памяти, появляются проблемы с речью, человек становится неуклюжим, ему сложно рисовать и писать.
— умеренная деменция – наблюдается недержание мочи, нарушение координации движений, страдает долговременная память. Пациент может забыть дорогу домой и лица членов семьи, что вызывает агрессию и раздражительность. Человек не может обойтись без помощи близких.
— тяжелая деменция – зависимость от присутствия родного человека становится тотальной: больной не может выполнять ни одно повседневное действие без посторонней помощи. В некоторых случаях речевая функция может быть полностью утрачена. Пациент пребывает в состоянии апатии, в основном лежит в постели, перестает принимать пищу и стремительно теряет вес.
Для выявления заболевания следует обратиться к неврологу и психиатру. Врачи назначают комплексное обследование: общий анализ крови, анализы на гормоны, анализ крови на сифилис и ВИЧ, МРТ головного мозга, электроэнцефалографию, электрокардиограмму и исследование ликвора.
Основные факторы риска, которые приводят к возникновению заболевания:
— наследственность;
— возраст;
— некоторые заболевания (сахарный диабет 2 типа, высокий уровень холестерина, повышенное артериальное давление и ишемическая болезнь сердца);
— злоупотребление алкоголем и курение;
— прием снотворных, успокаивающих препаратов.
Ученые выяснили, что изменение главных факторов риска может предотвратить в 40% случаев деменцию. Эти риски немного отличаются в зависимости от возраста человека, поэтому профилактика зависит от того, насколько человек молод.
1) Профилактика для молодых:
— Здоровый образ жизни. Он убережет не только от деменции, но и от других недугов. Прежде всего надо бросить курить и злоупотреблять алкоголем.
— Остерегаться черепно-мозговых травм. Они увеличивают риск деменции в 3,5 раза, и этот риск остается повышенным в течение 30 лет.
— Нормализация веса. Ожирение способствует не только атрофии мозга, но и на 30% увеличивает риск развития болезни Альцгеймера. Исследования показали, что лучшее средство для контроля веса – средиземноморская диета. Она включает много овощей и фруктов, бобовые, зелень, оливковое масло, рыбу и морепродукты, кисломолочные продукты и нежирны сыры.
— Повышение уровеня образования. Чем «темней» и необразованней человек, тем выше риск развития болезни Альцгеймера. Повышать уровень образования важно не только в молодости, но и в течение всей жизни. Путешествия, чтение серьезной литературы, занятия музыкой и искусством, овладение новой специальностью – все это позволит увеличить когнитивный резерв.
2) Профилактика для людей среднего возраста:
— Профилактика снижения слуха. Снижение слуха наблюдается у каждого третьего человека старше 55 лет и которое увеличивает риск деменции в два раза. Уменьшение слуха на каждые 10 дб повышают этот риск в 1,3 раза. Избегайте чрезмерно громких звуков, и ведите учет принимаемым лекарствам, так как некоторые — ототоксичны. При слуховом дефиците вовремя надевайте слуховой аппарат.
— Улучшение качества сна. С нарушениями сна связано примерно 15% случаев болезни Альцгеймера. Во время длительного и крепкого сна у человека из организма выводятся патологические белки, а при бессоннице накапливаются. Плохой сон – повод, чтобы обратиться к неврологу.
— Профилактика сахарного диабета второго типа. Если болезнь избежать не удалось, то болезнь надо строго контролировать.
— Не допускать гиперхолестеринемии. Если уровень холестерина выше 6,5 ммоль/л, отложение в головном мозге бета-амилоида усиливается, и риск болезни Альцгеймера повышается. Надо сокращать животный жир в диете, сбрасывать вес, увеличивать физическую активность, а если это не помогает нужно идти к врачу и начинать принимать статины;
— Контролировать гипертонию. С ней связано 5% случаев болезни, причем важно снижать артериальное давление именно в среднем возрасте. С 40 лет необходимо поддерживать верхнее систолическое давление ниже 130 мм. рт. ст.
Профилактика для пожилых.
Все выше сказанное необходимо соблюдать и пожилым, но, кроме того людям серебряного возраста потребуется:
— Лечение головокружения. Надо обязательно обратиться к неврологу, обследоваться и подобрать препараты. Частые головокружения увеличивают риск падений и травм.
— Не злоупотреблять лекарственными препаратами;
— Борьба с депрессией. Это не просто плохое настроение, а фактор риска инфаркта, инсульта. Поэтому, если самовнушение и йога в борьбе с депрессией не помогают, идите к психиатру и лечитесь антидепрессантами;
— Избегайте социальной изоляции. Совет «не имей сто рублей, а имей сто друзей» актуален на все времена. На пенсию лучше уходить как можно позже. А если решили распрощаться с работой – записывайтесь в кружки, ищите друзей по интересам, больше времени проводите с внуками, только не сидите в одиночку в четырех стенах.
— Увеличение физической активности. Она важна не только для мышц, но и для мозга, так как снижает кортизол (гормон стресса), улучшает серотониновый обмен, положительно влияет на сосудистую систему. Поэтому ВОЗ рекомендует 150 минут аэробной нагрузки в неделю (хотя бы ежедневной ходьбы в интенсивном темпе).
— избегать контакта с загрязненным воздухом. Общайтесь с природой.
Чтобы дольше жить, надо умирать со смеху!
Всероссийский день трезвости – 11 сентября
Ежегодно в Российской Федерации в целях борьбы с алкогольной зависимостью и пропаганды трезвого образа жизни 11 сентября проводится Всероссийский день трезвости. Такой день обусловлен тем, что алкогольная зависимость – одна из самых больших проблем современного общества. Сегодня эта проблема существует даже у подростков.
Алкоголизм является важнейшей медико-социальной проблемой во всех странах, в том числе и в России, т.к. влечет за собой преждевременную смертность, инвалидность, травматизм, рост заболеваемости соматическими патологиями, неврологическими и психическими расстройствами, туберкулезом. Злоупотребление алкоголем лиц детородного возраста повышает вероятность рождения детей с низким уровнем здоровья, врожденными аномалиями развития.
Всемирный день трезвости – это возможность акцентировать внимании граждан на проблему алкоголизма. В России по статистике 35% юношей и 20% девушек каждый день употребляют разные алкогольные напитки. Ежегодно в мире около 3,3 миллиона человек умирают от пагубного воздействия алкоголя. Особенно ужасная статистика среди молодых людей, в возрасте от 25 до 39 лет. 25% смертей в этом возрасте обусловлено употреблением спиртных напитков. С каждым годом этот показатель возрастает.
По статистике в России наиболее популярные крепкие спиртные напитки – на них приходится 51%, на долю пива — 38%, вина – 11%. Ввиду этого, частое явление – алкогольное отравление, которое в 27% случаев заканчивается смертельным исходом. Основной причиной смерти является отравление этанолом, так как многие пьют суррогаты алкоголя и другие некачественные дешевые алкогольные напитки. Нередко случается смерть от избыточного употребления алкоголя.
По данным Министерства здравоохранения РФ каждый год около 700 тысяч россиян умирают от причин, связанных с алкоголем. Смерть 30% мужчин и 15% женщин в России прямо или косвенно связана с употреблением алкоголя. Чрезмерное употребление алкоголя обуславливает 68% смертей от цирроза печени, 60% смертей — панкреатита, 23% смертей от сердечно – сосудистых заболеваний. 90% тяжелых преступлений совершается в состоянии алкогольного опьянения, 60% ДТП — в нетрезвом виде. По официальным данным в среднем Россия теряет на лечение болезней, связанных с употреблением алкоголя, ежегодно до 5% внутреннего дохода.
Алкогольная зависимость является причиной разрушения семей и деградации личности. Проблема алкоголизма затрагивает все стороны жизни человека: распадаются семьи, растет преступность, сокращается продолжительность жизни. День трезвости является ступенькой на пути к здоровому и трезвому образу жизни.
Алкоголизм – хроническое заболевание. Зависимые люди не могут контролировать количество употребляемого спиртного, даже если это вызывает серьезные проблемы дома, на работе или разрушает здоровье. Причин алкогольной зависимости немало, например, неумение преодолевать стрессы и справляться с текущими проблемами, ощущение ненужности и т.д. Часто люди пьют без повода или придумывают его искусственно. Существует миф о том, что употребление небольшого количества спиртного не вызывает серьезных проблем и даже полезно для здоровья. Нередко даже умеренное систематическое потребление спиртных напитков заканчивается развитием алкоголизма.
Минздрав продолжает активное участие в формировании государственной политики по сокращению вредного потребления алкоголя. В рамках федерального проекта «Формирование системы мотивации граждан к здоровому образу жизни, включая здоровое питание и отказ от вредных привычек», разрабатываются новые эффективные меры как информационного, так регуляторного характера.
В России с 07 апреля 2012 года разработан Федеральный проект «Трезвая Россия». Федеральный проект «Трезвая Россия» направлен на создание эффективной системы, которая бы избавляла граждан РФ от наркотической и алкогольной зависимости. Целью проекта «Трезвая Россия» является создание здорового общества, которое станет свободным от вредных привычек, связанных с алкоголем, наркотиками и курением. Нужно создавать все условия, чтобы люди могли посещать объекты культуры, спорта, заниматься развитием регионального здравоохранения.
Почему важно вести трезвый образ жизни?
День трезвости – это возможность вспомнить о том, каким ценным является человеческое здоровье. Чем хороша жизнь трезвого человека?
— Во – первых, трезвый человек сам отвечает за все свои поступки. Трезвый человек имеет ясный ум и память.
Во – вторых, трезвый человек – это здоровый человек. Трезвенник живет на 10-15 лет дольше своих пьющих друзей и знакомых, так как его сердечно — сосудистая система не подвергается воздействию алкоголя.
В – третьих, трезвый человек ответственный.
В – четвертых, трезвый человек не имеет алкогольной зависимости.
Алкоголизм является болезнью, крайне тяжело поддающейся лечению. Успех в ее преодолении возможен только при условии проведения комплекса мероприятий со стороны медицинских работников и человека, страдающего алкоголизмом, а также помощи и содействия со стороны родных и близких. В противном случае выздоровление часто бывает непродолжительным и все может вернуться к прежнему состоянию.
Убедить зависимого человека лечиться от алкоголизма непросто, так как большинство пьющих людей не считают себя больными. Они уверены, что в любой момент смогут остановиться. Но даже те, кто признает свою зависимость, не всегда хотят от нее избавиться. Необходимо мотивация, чтобы человек понял для чего это ему нужно.
Всемирный день трезвости и борьбы с алкоголизмом – это возможность напомнить обществу о том, каким ценным является здоровье человека.
ГУЗ ЯО Гаврилов – Ямская ЦРБ
Грипп, профилактика
Грипп – острое вирусное заболевание с воздушно-капельным путем передачи, которое поражает мужчин, женщин и детей всех возрастов. Эпидемии гриппа случаются каждый год обычно в холодное время года и поражают до 15% населения земного шара. В период эпидемии гриппом регистрируется высокая смертность, особенно у маленьких детей и пожилых людей.
Источником инфекции является больной человек, который в окружающую среду выделяет вирус гриппа при кашле, чихании, возможен контактный путь (при пользовании общей посудой, через грязные руки). Наибольшая заразность наблюдается в течение первых 3 суток от начала клинических проявлений. Выделение возбудителя продолжается примерно 5-7 суток при неосложненной форме и до трех недель при тяжелой и осложненной форме.
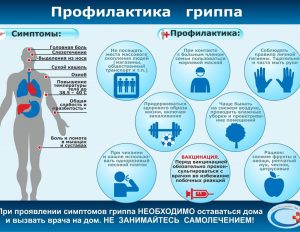
Грипп имеет симптомы, схожие с другими респираторными инфекциями (ОРВИ), но намного опаснее. Первые симптомы гриппа: резкое повышение температуры тела до 39 градусов С, головная боль, мышечные боли, першение в горле, сухой кашель, ломота в костях и суставах, слабость. При осмотре больного можно выявить такие признаки, как гиперемия лица, артериальная гипертензия, инъекции склер (красные глаза). Симптомы гриппа обычно сохраняются в течение 3-5 дней. Выделения из носовых ходов нехарактерны. Наоборот, пациент может жаловаться на чувство сухости, «заложенности» носа, боли, першение в горле.
К самым уязвимым группам населения относят детей в возрасте до 6 лет, пожилых людей, беременных женщин и лиц с хроническими заболеваниями (сахарный диабет, заболеваниями сердечно – сосудистой, дыхательной системы). Именно у них грипп чаще протекает с осложнениями. К самым частым осложнениям относят пневмонию. Также грипп может привести к отитам, гаймориту, фарингиту, ангине, энцефалиту, менингиту,
В нашей стране стартовала прививочная кампания против сезонного гриппа. ВАКЦИНАЦИЯ — самый безопасный и эффективный способ защиты от гриппа. Вакцинация снижает заболеваемость гриппом в несколько раз, сокращает длительность заболевания, предотвращает развитие осложнений, снижает количество летальных исходов и возможность распространения эпидемии. Лучшее время для проведения вакцинации – сентябрь – ноябрь, накануне подъема заболеваемости гриппом и ОРВИ.
Состав вакцин выбирается на основе прогноза Всемирной организации здравоохранения по ожидаемым в этом году штаммам гриппа. В сезоне 2023-2024 гг. эксперты ВОЗ рекомендовали России включить в состав вакцины против гриппа следующие штаммы: А и В.
В настоящее время в Гаврилов – Ямской ЦРБ имеются следующие вакцины:
— «СОВИГРИПП» — для иммунизации взрослого населения;
— «УЛЬТРИКС КВАДРИ» — для иммунизации детского населения и больных, страдающих хроническими заболеваниями.
Взрослому населению прививки проводятся в поликлинике, детям – в
педиатрическом отделении поликлиники, на фельдшерско – акушерских пунктах, врачебных амбулаториях по месту жительства.
Вакцинации против гриппа, в первую очередь, подлежат медицинские работники, работники социальной сферы, управления, образования, обслуживания, общественного транспорта, торговли, военнослужащие, работники полиции, беременные женщины, взрослые старше 60 лет, больные с хроническими болезнями легких, сердечно – сосудистыми заболеваниями, сахарным диабетом, ожирением и другими метаболическими нарушениями, дети дошкольного и школьного возраста.
Защитный эффект после вакцинации возникает в среднем через 2 недели после процедуры и сохраняется в течение года.
В профилактике гриппа наряду с вакцинацией, важную роль играет и неспецифическая профилактика.
Неспецифическая профилактика гриппа включает:
— регулярное проветривание помещений, увлажнение воздуха;
— ограничение посещения мест большого скопления людей;
— регулярное мытье рук с мылом;
— полноценное питание: включение в рацион белковой пищи и продуктов, богатых витаминами группы В (мясо, рыба, крупы), витамином А (облепиха, морковь, болгарский перец), витамином С (салаты, квашеная капуста), соблюдение питьевого режима (отвары плодов шиповника, компоты, соки, чаи).
— избегание стрессов;
— соблюдение принципов здорового образа жизни: отказ от вредных привычек, занятия спортом, прогулки на свежем воздухе, закаливание.
Если у Вас появились первые признаки болезни, то надо остаться дома. Не следует «героически» работать или учиться, едва держась на ногах. Подобное поведение не принесет пользы, а лишь подорвет ваше здоровье и здоровье окружающих. Правильно: вызвать врача на дом. Следовать рекомендациям врача, не заниматься самолечением.
Справки можно получить по телефону:
— взрослая поликлиника: регистратура (48534) 2-32-03; 2-55-31; старшая медицинская сестра 8(48534) 2-55-12; заведующий поликлиникой
8(48534) 2-55-11.
— педиатрическое отделение поликлиники: регистратура 8(48534) 2-07-03; заведующий педиатрическим отделением поликлиники 8(48534) 2-03-20.
График работы прививочного кабинета поликлиники:
— ежедневно – с 11.00 до 15.00;
— суббота – с 8.00до 12.00;
— воскресенье – выходной день;
Уважаемые жители района! Приглашаем Вас своевременно пройти вакцинацию против гриппа, позаботьтесь о своем здоровье и здоровье близких.
ГУЗ ЯО Гаврилов – Ямская ЦРБ
Объявление о начале прививочной компании против гриппа
С 29 августа 2023 года начата вакцинация против гриппа взрослого населения. Прививку можно сделать в прививочном кабинете поликлиники ГУЗ ЯО Гаврилов – Ямской ЦРБ.
График работы прививочного кабинета:
— ежедневно – с 11.00 до 15.00;
— суббота – с 8.00 до 12.00;
— воскресенье – выходной день.
Вакцины «СОВИГРИПП» и «УЛЬТРИКС КВАДРИ»
Администрация ГУЗ ЯО ЦРБ
Сентябрь – месяц здорового сердца
В 2023 году сентябрь посвящен теме «Сентябрь – месяц здорового сердца», его слоган «С заботой о сердце».
29 сентября отмечается Всемирный день сердца. Его девиз «Сердце для жизни!».
Сегодня заболевания сердечно — сосудистой системы приобретают характер эпидемии. Раньше ишемический инсульт и инфаркт миокарда были болезнью пожилых, сейчас они все чаще регистрируются у молодых людей. Среди заболеваний сердечно – сосудистой системы лидирует ишемическая болезнь сердца, которая без должного лечения заканчивается инфарктом миокарда.
Приступ может произойти где угодно – дома, на даче, работе и в общественных местах.
Когда необходимо немедленно вызвать скорую?
— Дискомфорт в грудной клетке, сжимающая (жгучая) боль в груди или за грудиной.
— дискомфорт и/или боль, которая распространяется на другие области верхней левой части тела – в руку, спину, шею, под лопатку, верхнюю или нижнюю челюсть, в область желудка.
— Одышка с чувством дискомфорта в грудной клетке или без него.
— Другие признаки – необъяснимая слабость, беспокойство, холодный пот, тошнота, рвота, головокружение, обморок.
Телефоны экстренных служб – 112, 103, 03.
Всемирная Федерация сердца отмечает высокую важность усиления мер борьбы с заболеваниями органов сердечно – сосудистой системы. Люди во всем мире могут самостоятельно уменьшить риск развития сердечно — сосудистых заболеваний у себя и своих близких, изменив образ жизни семьи в соответствии с мерами профилактики. Для профилактики заболеваний сердечно – сосудистой системы потребуются не таблетки, а ответственное отношение к себе и своему организму.
Важную роль в раннем выявлении и профилактике сердечно – сосудистых заболеваний играют диспансеризация и медицинские профилактические осмотры взрослого населения. Они нацелены на выявление и коррекцию факторов риска хронических неинфекционных заболеваний и проводятся по участковому принципу. Профилактическое консультирование пациентов направлено на изменение образа жизни, контроль артериального давления, уровня глюкозы и липидов в крови. Своевременно проведенная комплексная профилактика сердечно – сосудистых заболеваний должна помочь пациентам, которые входят в группу риска, избежать осложнений и сохранить здоровье.
Существует ряд рекомендаций, способствующих снижению риска возникновения болезней сердечно – сосудистой системы.
- Правильный рацион питания. Для поддержания здоровья сердечно – сосудистой системы питание должно быть сбалансированным. Следует съедать 500 граммов фруктов и овощей ежедневно, блюда из цельного зерна, нежирное мясо, рыбу и бобовые, ограничить потребление соли до 5 г. в сутки, а сахара – до 6 чайных ложек. Необходимо ежедневно выпивать 1,5-2 литра чистой воды.
- Откажитесь от алкоголя. При попадании в кровь алкоголя эритроциты слипаются и повышается свертываемость крови. В результате сосуды становятся менее проходимыми, возникает риск образования тромба. Дополнительные проблемы от употребления алкоголя: повышение уровня холестерина и кислородное голодание.
- Контролируйте уровень сахара в крови. Повышенное содержание сахара в крови увеличивает шанс развития инфарктов. Диабет II типа (инсулинонезависимый) повышает риск развития гипертонии. Организм такого пациента вырабатывает много инсулина, но избыточный сахар в крови не реагирует на гормон, в результате чего стенки мельчайших кровеносных сосудов гликолизируются. Это в десятки раз увеличивает угрозу развития сердечно – сосудистых заболеваний. Больным диабетом важно контролировать артериальное давление и уровень сахара в крови, он должен быть в диапазоне 4,5 – 5,5 ммоль/л.
- Контролируйте уровень холестерина в крови. Повышенное содержание холестерина в крови увеличивает риск развития инфарктов, поэтому необходимо поддерживать его нормальный уровень с помощью здорового питания, а при необходимости и лекарственных препаратов. Уровень холестерина в крови должен быть не выше 5ммоль/л.
- Делайте физические упражнения. Первый и главный помощник в борьбе с болезнями сердечно – сосудистой системы – регулярные физические занятия, не менее получаса ежедневно. Физическая активность в течение 30 минут ежедневно способствует поддержанию здорового веса. Это могут быть прогулки быстрым шагом, катание на лыжах, велосипеде, плавание и др. Физические нагрузки должны быть умеренными, разнообразными.
Гимнастика, физические упражнения, ходьба должны войти в повседневный быт каждого, кто хочет сохранить работоспособность, здоровье, полноценную жизнь.
- Нормализуйте массу тела, желательно до уровня индекса массы тела <25 кг/ кв.м. Достигается путем уменьшения общей калорийности пищи и повышения уровня физической активности.
- Следите за давлением. Уровень артериального давления здорового человека – 120/80 мм. рт. ст.. Уровень АД не должен превышать 140/90 мм. рт. ст. в любом возрасте. При стойком АД выше 150 мм.рт. ст. в любом возрасте инфаркты миокарда возникают в 2,5 раза чаще, чем при нормальном. Профилактика гипертензии состоит в выявлении людей с повышенным артериальным давлением путем периодического скрининга или повторных осмотров, а также определения оптимального режима лечения, который необходимо соблюдать пожизненно.
- Откажитесь от употребления табака. Табак очень вреден для здоровья в любой разновидности – сигареты, сигары, трубки, жевательный табак, электронные сигареты и др. Пассивное курение не менее опасно. Никотин суживает сосуды, вызывает их спазм, повреждает стенки сосудов, на них появляются бляшки. Отказ от курения — первый шаг к предотвращению образования тромбов и разрушения сосудов. Риск развития инфаркта снижается сразу после отказа от вредной привычки, а через год может уменьшиться на 50%.
- Высыпайтесь. Недосып может серьезно сказаться на здоровье, привести к гипертонии или сердечному приступу. Здоровый сон длится 6-8 часов, без перерывов. Чтобы улучшить качество сна, откажитесь от кофе во второй половине дня, старайтесь ложиться и вставать в одно и то же время, занимайтесь спортом в течение дня, откажитесь от просмотра телевизора и пролистывания ленты социальных сетей перед сном.
10.Учитесь справляться со стрессом. Стрессы – неотъемлемая часть нашей жизни, более того дозированный «легкий» стресс необходим организму, мобилизуя его. Хронические стрессы и краткосрочные сильные нервные потрясения увеличивают риск возникновения ишемической болезни сердца или сердечного приступа. Избежать стресса в повседневной жизни невозможно, но научиться справляться с ним – вполне реально. На помощь приходит медитация, дыхательные упражнения, йога и другие техники релаксации.
В Ярославской области продолжается проведение диспансеризации и медицинских профилактических осмотров взрослого населения. Она направлена на изменение образа жизни, что в сочетании с другими путями снижения факторов риска, такими как контроль артериального давления, уровня глюкозы и липидов в крови, позволит увеличить продолжительность здоровой жизни.
Профилактику сердечно — сосудистых заболеваний следует начинать с раннего детства, так как нездоровый образ жизни чаще формируется в детском и подростковом возрасте.
Будьте здоровы
ГУЗ ЯО Гаврилов – Ямская ЦРБ
Август – месяц профилактики гиподинамии
В 2023 году август посвящен профилактике гиподинамии, его слоган «10 тысяч шагов».
Гиподинамия – это состояние, которое характеризуется недостаточной физической активностью и уменьшением мышечной силы. Не является самостоятельным заболеванием.
Гиподинамия — это патологическое состояние, которое может возникать не только ввиду ограниченной физической активности и малоподвижного образа жизни. Она может быть вызвана тяжелым или продолжительным заболеванием, инвалидностью. Однако чаще всего болезнь возникает из-за неправильного образа жизни, сидячей работы, низкой физической активности и приводит к нарушению функций опорно – двигательного аппарата, сердечно — сосудистой системы, желудочно-кишечного тракта.
Двигательная активность важна для нашего организма. Она поддерживает гомеостаз, тонус мышц и сосудов, что положительно сказывается на нормальной жизнедеятельности организма. Испокон веков древние целители отмечали, что «Движение – это жизнь».
Для гиподинамии характерно постепенное развитие, то есть симптомы патологии проявляются у больного не сразу, а периодически. Болезнь неподвижного образа жизни начинает проявляться в виде нарастающего чувства апатии, быстрой утомляемости, заметного снижения работоспособности, нарушениях качества сна, появлении нервозности, раздражительности, агрессивности. С развитием заболевания происходит отягощение симптомов – начинаются периодические головные боли, повышается риск переломов, увеличивается вес, наблюдается одышка, обостряются боли в спине.
К основным факторам риска развития гиподинамии относятся:
1.Недостаточные физические нагрузки;
2.Избыточная масса тела;
- Психические расстройства;
- Генетические факторы;
- Соматические заболевания;
- Внутриутробная гипоксия плода;
- Родильные травмы;
- Вредные привычки.
Основная «мишень» гиподинамии – сердечно – сосудистая система. У пациентов наблюдаются дислипидемия, атеросклеротические поражения сосудов, которые способствуют развитию ИБС. В следствие ригидности сосудистой стенки возникает артериальная гипертензия. Уровень смертности от кардиальных причин (инфаркта, сердечной недостаточности) у больных с гипертонией на 20-30% выше, чем в среднем по популяции.
Поражается опорно-двигательный аппарат. Развивается остеопороз, повышается частота переломов костей. Страдает функция суставов (остеоартроз) и позвоночного столба (остеохондроз). Установлена связь гиподинамии со старением: у пожилых женщин, которые уделяют физическим нагрузкам менее 40 мин в день, биологический возраст на 8-10 лет превышает паспортный. В конечном итоге все эти осложнения снижают продолжительность жизни.
Если физическая нагрузка отсутствует, мышцы больного начинают дрябнуть, слабеть, теряется их эластичность и упругость. Подобное состояние опасно развитием атрофии.
Сила и выносливость больного снижается, наблюдается патология нервной системы (нервные расстройства, депрессия).
Продолжительное отсутствие адекватных физических нагрузок грозит развитием остеопороза, так как кости перестают усваивать кальций. Патология может стать причиной развития остеоартроза и остеохондроза.
Гиподинамия провоцирует сбой в работе пищеварительной системы – нарушается перистальтика кишечника, появляются запоры, колиты.
Профилактику гиподинамии нужно проводить в течение всей жизни, начиная с внутриутробного периода. Недостаток движения беременной ведет к недоразвитию сердечно – сосудистой системы плода и формированию так называемого малого сердца. Непоправимую ошибку совершают родители, воспитатели, учителя, ограничивая движения детей дома, в детском саду, школе, на улице. Физические занятия для взрослого человека являются основным стимулом жизнедеятельности организма. Упражнения следует делать ежедневно, равномерно распределяя нагрузку: утром – зарядка, ходьба пешком на работу, днем – производственная гимнастика, ходьба пешком с работы, прогулка перед сном.
Если у пациента нет возможности или желания регулярно посещать занятия или выполнять упражнения дома, то для повышения двигательной активности при гиподинамии стоит начать с малого:
— делать перерывы на работе для разминки, производственной гимнастики;
— 1-2 остановки до работы проходить пешком, откажитесь от пользования в будни личным транспортом или услугами такси, если это возможно;
— не пользоваться лифтом, подниматься по лестнице;
— в зависимости от биоритма делать утреннюю зарядку или гулять перед сном;
— заниматься активными играми с детьми или домашними любимцами, работать на приусадебном участке.
Доказано, что умеренная физическая активность:
— улучшает работу сердца, укрепляет сердечную мышцу, увеличивает объем выброса крови;
— расслабляет мышцы, находящиеся в напряжении, снимает всплеск негативных эмоций;
— способствует улучшению пищеварения;
— укрепляет мышцы, кости, сухожилия, предотвращает выведение минералов из костей, уберегая от остеопороза;
— регулирует работу эндокринной системы;
— улучшает фигуру;
— повышает выносливость и отдаляет порог усталости.
Люди, ведущие активный и здоровый образ жизни, лучше выглядят, следят за своим питанием, менее подвержены стрессу, поэтому здоровее психологически, лучше спят, реже болеют.
Профилактика гиподинамии
К основным мерам профилактики гиподинамии относятся:
— достаточная физическая активность;
— длительные прогулки на свежем воздухе;
— чередование умственной и физической нагрузки;
— своевременное лечение соматических заболеваний;
— коррекция избыточного веса;
— сбалансированное питание;
— отказ от вредных привычек;
— включение в рацион как можно больше овощей и фруктов.
Занятия физическими упражнениями в сочетании с правильным питанием помогут восстановить мышечный тонус, стабилизируют работу внутренних органов, способствуют нормализации массы тела.
Помните! Движение – это здоровье! Здоровье – это жизнь!
Будьте здоровы!
ГУЗ ЯО Гаврилов – Ямская ЦРБ
Птичий грипп профилактика
Птичий грипп — это инфекционное заболевание, вызываемое вирусом гриппа А, которое встречается у птиц, но может привести к развитию болезни и у человека.
К гриппу восприимчивы все виды птиц, а также свиньи, лошади, хорьки, мыши, кошки, собаки, иные позвоночные и человек.
Грипп птиц не вызывает массового заболевания диких птиц и протекает у них бессимптомно, однако среди домашних птиц может вызвать тяжелое заболевание и гибель. Данное заболевание характеризуется потенциально высокой опасностью возбудителя для человека.
Источники вирусов гриппа птиц в природе:
Основным источником вируса в природе являются водоплавающие птицы, которые переносят вирус в кишечнике и выделяют его в окружающую среду со слюной и пометом. У диких уток вирус гриппа размножается главным образом в клетках, выстилающих желудочный тракт, при этом никаких видимых признаков заболевания у самих птиц вирус не вызывает и в высоких концентрациях выделяется с пометом в окружающую среду.
Пути заражения гриппом птиц:
Заражение человека и домашней птицы происходит при тесном контакте с инфицированной и мертвой дикой и домашней птицей. В ряде случаев возможно заражение человека при употреблении в пищу мяса и яиц больных птиц без достаточной термической обработки.
Выделения зараженных птиц, попадая на растения, в воздух, в воду, могут заразить человека и здоровую птицу через воду при питье и купании, а также воздушно-капельным, воздушно-пылевым путем и через грязные руки.
Симптомы птичьего гриппа:
При попадании вируса в организм, симптомы болезни развиваются не сразу. От момента заражения до появления клиники заболевания проходит в среднем 1–3 дня (но инкубационный период может составлять и 7 дней).
Вирус поражает эпителий слизистой оболочки дыхательных путей, с чем связаны основные респираторные проявления болезни, а также может внедряться и в клетки пищеварительного тракта, вызывая боль в животе, нарушение стула.
Больной может жаловаться на:
- резкую общую слабость, недомогание;
- повышение температуры тела в первые часы до 38°С и выше, озноб;
- боль в мышцах, суставах.
При птичьем гриппе высокая температура сохраняется в течение 1,5-2 недель или до последних часов жизни пациента в случае летального исхода.
Через 2-3 дня от начала болезни присоединяются катаральные симптомы в виде кашля (в том числе с прожилками крови), выделений из носа, изменения голоса, боли в горле и покраснения зева. При осложненном течении заболевания нарастают симптомы дыхательной недостаточности: появляется одышка, цвет кожных покровов становится синюшным, учащается дыхание.
При развитии птичьего гриппа у детей, лиц с хроническими заболеваниями дыхательной, сердечно-сосудистой систем, риск развития осложнений значительно выше, чем в популяции.
Признаки птичьего гриппа у детей и взрослых могут отличаться, а длительность болезни может составлять 2 недели и более – зависит от штамма вируса.
Профилактика гриппа птиц у людей:
В целях профилактики гриппа птиц у людей необходимо:
- Соблюдать правила личной гигиены, в том числе не хранить совместно с продуктами, которые не будут подвергаться тепловой обработке (хлеб, сыр, колбаса, кондитерские изделия и т.д.) приобретенное сырое мясо птицы и яйца.
- Избегать контакта с подозрительной в заболевании или мертвой птицей.
- Ухаживать за домашней птицей в выделенной для этого рабочей одежде (халат, передник, рукавицы, резиновая обувь). В период контакта с птицей (кормление, уборка помещений и пр.) не следует пить, принимать пищу, курить.
- Приобретать для питания мясо птицы и яйцо в местах санкционированной торговли только при наличии ветеринарных сопроводительных документов.
- Употреблять в пищу мясо птицы и яйцо после термической обработки: яйцо варить не менее 10 минут, мясо — не менее 30 минут при температуре 100°С.
- Исключить контакт с водоплавающими и синантропными птицами (голуби, воробьи, вороны, чайки, утки, галки и пр.)