Детский телефон доверия
С 2012 года в России успешно работает единый общероссийский номер «Детского телефона доверия» 8-800-2000-122. Позвонив на этот номер, дети и родители могут получить экстренную бесплатную психологическую помощь в любое время суток. Тайна обращения гарантируется, все звонки по по номеру «Детского телефона доверия» — анонимны.
Цель такой помощи – профилактика семейного неблагополучия, стрессовых и депрессивных настроений у детей и подростков, защита прав детей, укрепление семьи. Детский телефон доверия не только для детей и подростков, но и для родителей, учителей, всех тех, кто вовлечен в процесс воспитания. Экстренную консультативно-психологическую помощь по телефону доверия осуществляют квалифицированные специалисты, в том числе психологи, социальные педагоги, медицинские работники.
Главная задача телефона доверия – работать на благо нуждающихся в заботе, внимании и защите. Звонящий не обязан представляться, называть свое имя, психолог не знает номера и местонахождения своего собеседника.
Телефон доверия – кризисная горячая линия, где дистанционно оказывают экстренную психологическую и иную помощь как отдельным гражданам, так и группам лиц.
Детский телефон доверия нужен для того, чтобы:
— оказать помощь в разрешении следующих трудностей: конфликты в семье и школе, учебные и личные проблемы и т.д.;
— поддерживать детей и родителей в разрешении внутрисемейных проблем;
— информировать людей о способах и средствах преодоления жизненных трудностей;
— помогать снижать внутреннее напряжение людей, развивать их способность понимать свое состояние и управлять им.
По каким вопросам можно обратиться к специалисту Детского телефона доверия?
— Когда больше не хочется никого видеть, и ни с кем общаться.
— Попал в безвыходную ситуацию.
— Обидели в школе, на улице.
— Когда не знаешь, как вести себя в тех или иных ситуациях.
— Ссоры с другом (подругой) как быть дальше?
— Произошел конфликт с кем – то из старших, и в связи с этим тревога не покидает тебя;
— Родители не понимают, и ты не знаешь, как себя с ними вести и заслужить их уважение и понимание.
— В школе проблема с учителями.
— Очень нравится девочка или мальчик и ты не знаешь, как привлечь ее (его) внимание;
— Друг курит (употребляет алкоголь или наркотики); как помочь ему избавиться от этой зависимости? К кому обратиться за помощью?
— Какую профессию выбрать и кем стать в будущем.
Стоит ли звонить по телефону доверия?
Однозначно да! Даже если вы не можете четко сформировать проблему. Здесь не просто выслушают и поддержат морально, эмоционально, а помогут разобраться, найти выход либо облегчить ситуацию, дадут рекомендации, как поступить, куда обращаться дальше.
Будьте здоровы!
ГУЗ ЯО Гаврилов — Ямская ЦРБ
Неделя отказа от табака в честь Всемирного дня без табака 31 мая
27 мая – 02 июня 2024 года проходит Неделя отказа от табака в честь Всемирного дня без табака 31 мая.
Всемирный день без табака был утвержден Всемирной Организацией Здравоохранения в конце прошлого века и ежегодно отмечается в последний день весны, 31 мая. Акция направлена на привлечение внимания мировой общественности к проблеме табачной эпидемии.
Согласно статистике Всемирной организации здравоохранения табакокурение является причиной 7 000 000 смертей ежегодно. По данным ВОЗ курение является причиной 85% смертельных исходов от рака легких, бронхов, трахеи, 16% смертей от ишемической болезни сердца, 26% смертей от туберкулеза, 2% инфекций нижних дыхательных путей. Неприглядная картина в этой области складывается в России. У нас курит около 20% женщин, заядлыми курильщиками являются более 50-60% мужчин. Наша страна заняла четвертое место среди стран, в которых табак уносит максимальное число жизней, уступив Китаю, Индии и США.
Курение табака приводит к зависимости. У курильщиков достаточно быстро формируется привыкание к никотину, содержащемуся в табаке, что обуславливает сильную потребность закурить снова
Когда человек пытается бросить курить, могут быть симптомы отмены, среди которых:
— раздражительность;
— снижение концентрации внимания;
— проблемы со сном;
— повышенный аппетит;
— мощная тяга к табаку.
В дыме табака содержится более 30 ядовитых веществ, главным из которых является никотин. Для человека смертельная доза никотина от 50 до 100 мг. Именно такая доза поступает в кровь после выкуривания 20-25 сигарет (в одной сигарете содержится примерно 6-8 мг никотина, из которых 3-4 мг попадает в кровь).
Помимо никотина в табачном дыму обнаруживается ряд других опасных химических веществ, таких как смолы, радиоактивный полоний, мышьяк, свинец, висмут, аммиак, органические кислоты.
Многое курильщики считают, что курение сигареты с фильтром безопасно, но это не так. Фильтры не обеспечивают полную защиту от вредных веществ.
Помимо самого курильщика страдают и лица, которые находятся рядом с ним – так называемые пассивные курильщики. Длительное курение приводит к заболеваниям различных органов и систем.
Курение наносит вред сердцу и кровообращению, увеличивает риск развития ишемической болезни сердца, инсульта, заболеваний периферических сосудов и цереброваскулярных заболеваний.
У курящих людей увеличивается риск развития язвы, рака желудка. Самым серьезным последствием курения для органов ротовой полости – это риск развития рака губ, языка, горла, гортани. Последствием курения может стать неприятный запах изо рта, изменение цвета эмали зубов, воспалительные заболевания десен. Курение вызывает преждевременное старение кожи на 10-20 лет.
В России активные меры по борьбе с курением начались 20 лет назад. В 2001 году был принят федеральный закон «Об ограничении курения табака». В 2013 году введен новый федеральный закон «Об охране здоровья граждан от воздействия окружающего табачного дыма и последствий потребления табака», согласно которому было запрещено курение в общественных местах, реклама табака, а также вовлечение детей в употребление табака.
Очень важной мерой в борьбе с табакокурением является не только лечение зависимых людей, но и профилактика никотиновой зависимости среди детей и подростков.
Никотиновая зависимость является серьезной проблемой, крепко связывая психику человека. На сегодняшний день существует несколько различных способов борьбы с зависимостью, которые помогут вам бросить курить. Но, несмотря на это, лучше вовсе не начинать курить, чем пытаться избавиться от этой вредной привычки.
- Не подавайте ребенку пример. Если вы курите, то ваш ребенок с огромной долей вероятности рано или поздно возьмет в руки сигарету. Поэтому вам нужно бросить пагубную привычку. Подайте ребенку позитивный пример, путем занятий спортом и физкультурой.
- Запрет табачной рекламы.
- Информирование. Нужно подробно разъяснять ребенку о негативных последствиях курения.
- Пропаганда здорового образа жизни. Пропагандируя спорт и физкультуру, вы можете уберечь подрастающее поколение от вредной зависимости.
- Запрет на продажу сигарет детям до 18 лет. Это естественная мера, которую давно приняли все страны мира.
- Запрет на курение в общественных местах. В России принят антитабачный закон.
В каком бы возрасте, после какого бы стажа курения не возникло желание расстаться с сигаретой, нужно помнить, что это желание может осуществиться при выполнении простых правил по оздоровлению образа жизни. Изменения в организме после отказа от курения глобальны, но в силах каждого человека уменьшить риск заболеть эмфиземой, раком легких или атеросклерозом.
БУДЬТЕ ЗДОРОВЫ!
ГУЗ ЯО Гаврилов – Ямская ЦРБ
С 20 по 26 мая Неделя профилактики заболеваний эндокринной системы
С 20 по 26 мая проходила Неделя профилактики заболеваний эндокринной системы (в честь Всемирного дня щитовидной железы 25 мая).
Эндокринная система – это система желез, которая вырабатывает и выделяет в кровь гормоны. Эти гормоны контролируют многие жизненно важные функции организма, такие как рост, метаболизм и размножение. С каждым годом заболевания эндокринной системы становятся более распространенными. Количество людей, стоящих на приеме у врачей – эндокринологов, неуклонно растет.
Эндокринные заболевания – это результат сбоев в работе организма, возникающий при нарушении функционирования желез внутренней секреции: гипофиза, эпифиза, щитовидной железы, паращитовидных желез, вилочковой железы, поджелудочной железы, надпочечников и эндокринной части половых желез (яичники у женщин, яички у мужчин).
Эндокринные нарушения возникают при дисбалансе гормонов в организме. Это может быть связано с нарушением функции одной или нескольких эндокринных желез. К распространенным эндокринным заболеваниям относятся сахарный диабет, гипотиреоз и надпочечниковая недостаточность. Лечение эндокринных заболеваний часто включает в себя прием лекарств, изменение образа жизни и хирургическое вмешательство.
Факторы, приводящие к развитию эндокринных нарушений: инфекционные заболевания, наследственность, сердечно – сосудистая недостаточность, хирургические вмешательства, прием ряда препаратов, недостаток йода.
Так как гормоны, вырабатываемые железами внутренней секреции, регулируют работу других органов и систем, то при эндокринных заболеваниях нарушается обмен веществ, возникают симптомы, характерные, например, для заболеваний кожи, почек и т.д.
Всемирный День щитовидной железы отмечается ежегодно 25 мая. Он был учрежден в 2008 году.
Цель этого дня – привлечь внимание общественности к проблемам, связанным с заболеваниями щитовидной железы, информировать всех о способах ранней профилактики, диагностики и медицинской помощи.
Щитовидная железа располагается на передней поверхности шеи и синтезирует ряд важных гормонов. Она состоит из двух долей, соединенных перешейком. Щитовидная железа – самая крупная из всех желез эндокринной системы. Ее вес в среднем 15-30 граммов, размер каждой доли достигает 4 сантиметров в длину, толщина 1-2 сантиметра. Гормоны щитовидной железы (тиреоидные гормоны) стимулируют обмен веществ, поддерживают работу головного мозга, сердца и мышц, опорно-двигательного аппарата, репродуктивной и иммунной систем. Поэтому заболевания щитовидной железы влекут за собой сбои в деятельности всего организма. Среди причин, вызывающих патологию, в первую очередь называют недостаток йода в пище, неправильное однообразное питании, недостаток витаминов, радиоактивное загрязнение и нервные расстройства. К болезням щитовидной железы относятся:
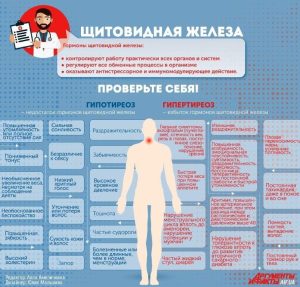
— Диффузный токсический зоб. Заболевание характеризуется увеличением щитовидной железы, повышением ее функции и сопровождается развитием токсикоза. В основе заболевания – избыточное выделение тиреоидных гормонов щитовидной железы, увеличение их содержания в крови и нарушение обмена их в тканях организма. Диффузный токсический зоб нередко носит наследственный характер.
Существуют три главных признака заболевания: зоб – увеличение щитовидной железы, заметное даже визуально; пучеглазие – от безобидного блеска до деформации век; тахикардия – учащенное сердцебиение. Больные жалуются на слабость, быструю утомляемость, плаксивость, раздражительность, чувство сдавления в области шеи, дрожание конечностей, сердцебиение, быстрое похудение. Назначают консервативное лечение (антитиреоидные препараты, лечение радиоактивным йодом) и хирургические методы.
Гипотиреоз – заболевание возникает при ослаблении функции щитовидной железы, сопровождается недостаточной секрецией тиреоидных гормонов и снижением содержания их в сыворотке крови.
Симптомы гипотиреоза: утомляемость, апатия, ухудшение памяти, сонливость, снижение работоспособности, прибавка массы тела или снижение веса, выпадение волос, сухость кожи, понижение слуха, замедленная речь, общая заторможенность. Появляются характерные изменения: широкое заплывшее лицо с очень бедной мимикой, щели глаз узкие, выражена отечность век, губ, щек. Характерны изменения нервной системы – от снижения интеллекта и депрессии до психоза и бреда. Заместительная терапия современными препаратами, восполняющими нехватку гормонов щитовидной железы, дает хорошие результаты и позволяет больному человеку ощущать себя полноценным членом общества.
Эндемический зоб – это наиболее распространенная форма нетоксического зоба. Существуют целые районы, где это заболевание носит характер эпидемии. Объясняется это в первую очередь нехваткой йода в организме. Потребность человека в этом элементе 100-200 миллиграммов в сутки, но и такого количества йода человек не получает в продуктах, полученных в эндемичных районах.
В начале заболевания беспокоит слабость, быстрая утомляемость, отсутствие интереса к жизни. По мере увеличения зоба, органы, находящиеся рядом, начинают сдавливаться. Человек, как бы чувствует «комок» в горле, как будто кто-то сжимает шею, особенно это ощущение усиливается в положении лежа, поэтому нарушается сон. Методы лечения зависят от размеров, формы, функционального состояния щитовидной железы. В профилактике заболевания большое значение имеет систематическое йодирование поваренной соли, позволяющее компенсировать недостаток йода, поступающего с продуктами питания. Для профилактики заболеваний щитовидной железы применяются морепродукты – морская капуста, морская рыба, из растительных продуктов можно употреблять чернослив, финики, хурму, баклажаны, шпинат, помидоры, крыжовник, чернику, грецкие орехи.
Профилактика заболеваний щитовидной железы.
Самая лучшая профилактика заболеваний щитовидной железы – это здоровый образ жизни, который обязательно должен включать:
— полноценное питание, в которое должны входить йодсодержащие продукты: употребление йодированной соли взамен обычной, рыба и мореродукты, морская капуста.
— отказ от вредных привычек: курение и злоупотребление алкоголем;
— исключение стрессовых ситуаций и чрезмерных физических нагрузок;
— полноценный сон не менее 7 часов, который благоприятно влияет на общее эмоциональное состояние человека.
Позаботьтесь о своем здоровье и проходите ежегодно диспансеризацию.
Правильная и своевременная профилактика – залог хорошего здоровья и благополучия!
ГУЗ ЯО Гаврилов – Ямская ЦРБ
2024 год — Год семьи
Семья – это не просто основа государства и общества, это духовное явление, основа нравственности.
Президент РФ В.В. Путин
2024 год в России объявлен годом семьи. Такое решение обусловлено необходимостью популяризировать государственную политику в сфере защиты семьи и сохранения традиционных семейных ценностей.
Исследование показало, 7 из 10 россиян считают крепкую семью наиболее важной ценностью (67% от общего числа респондентов). Чаще всего о важности семейных ценностей говорят россияне в возрасте 35-44 года (77%).
Крепкая семья – это главная ценность в жизни, которая является оплотом любви, мудрости, взаимоуважения, ответственности, преданности друг другу, всегда была и остается опорой государства и общества. Именно в семье человек познает окружающий мир, впитывает духовно – нравственные традиции своего народа, учится любви к Родине и своим близким.
Государство поддерживает сохранение, укрепление и продвижение традиционных ценностей:
— Брак, как союз мужчины и женщины;
— Преемственность поколений;
— Забота о достойной жизни старшего поколения;
— Многодетность;
— Материнство, отцовство и детство;
— Ответственность родителей за своих детей и забота о них.
Семья создает человека и поддерживает его стремление к развитию, если членов семьи объединяют ценности, значение которых они хотят делить и с другими людьми:
— забота и верность;
— здоровье и благополучие;
— почитание родителей;
— забота о старших и младших;
— продолжение рода.
Семья главный аспект в жизни человека. Особое значение имеет семья в жизни ребенка, в его становлении и поведении. Семья объединяет детей, родителей, родственников кровными узами. В семье могут формироваться все личностные качества.
Задача семьи в отношении детей:
— создать максимальные условия для роста и развития ребенка;
— передать опыт создания семьи, воспитания в ней детей и отношения к старшим;
— научить детей полезным навыкам и умениям, направленным на самообслуживание и помощь близким;
— воспитать чувство собственного достоинства, ценности собственного «я».
Обязанности семьи – воспитать в любви и преданности, научить их отличать добро от зла, научить верить и надеяться на лучшее.
Помните, только счастливые родители могут воспитать счастливого ребенка! Крепкая семья – это залог стабильности и процветания общества.
ГУЗ ЯО Гаврилов – Ямская ЦРБ
Неделя сохранения здоровья легких с 6 по 12 мая 2024 года
 С 6 мая по 12 мая 2024 года Министерство здравоохранения Российской Федерации объявило Неделей сохранения здоровья легких (в честь Всемирного дня по борьбе с астмой 3 мая).
С 6 мая по 12 мая 2024 года Министерство здравоохранения Российской Федерации объявило Неделей сохранения здоровья легких (в честь Всемирного дня по борьбе с астмой 3 мая).
Жизнь всего человеческого тела и каждой его клетки зависит от наличия кислорода. И единственный орган нашего тела, который способен получать кислород — это легкие.
Факторы, мешающие работе легких:
- Курение. Всего за год в легкие курильщика попадает около килограмма табачных смол, которые разрушают альвеолы и суживают бронхи. Токсические вещества из табачного дыма вызывают раздражение дыхательных путей, развитие хронического бронхита и повышенную восприимчивость легких к инфекциям.
- Гиподинамия. Без достаточного количества движения, например, ежедневной ходьбы пешком, легкие постепенно теряют способность пропускать через себя объем воздуха, необходимый для нормальной жизни организма.
- Избыточный вес. У тучных людей диафрагма смещается вверх и давит на легкие, затрудняя их работу.
- Невнимание к своему здоровью. Не вылеченные вовремя или вылеченные неправильно простуды и бронхиты приводят к тому, что инфекция перемещается в легкие.
- Жизнь в мегаполисе. Городская пыль и выхлопные газы автомобилей загрязняют легкие и не дают им полноценно работать.
Для того, чтобы сохранить здоровье легких, необходимо:
- Отказаться от курения. Не существует безопасных доз курения – любое воздействие сигаретного дыма приводит к повреждениям легких и может вызвать рак и другие заболевания. Пассивное курение также оказывает пагубное влияние на легкие, поэтому частое пребывание под воздействием сигаретного дыма опасно.
Опасными для здоровья легких являются также сигареты, трубки для курения, различные курительные смеси и т.д.
- Повысьте физическую активность. Регулярные кардионагрузки позволяют увеличить емкость легких и улучшить их функцию. Бег трусцой, плавание, езда на велосипеде, час ходьбы пешком в день сделают более выносливыми не только дыхательную систему, но и весь организм.
- Дышите чистым воздухом. Большинство жителей городов находится под воздействием загрязненного воздуха, который может быть причиной таких заболеваний, как бронхиальная астма, хроническая обструктивная болезнь легких и др. Старайтесь чаще бывать на чистом воздухе, выезжайте на природу. Вредно злоупотребление ароматическими свечами и освежителями воздуха. А хозяева животных должны регулярно убирать шерсть с мягкой мебели, ковров и пола
- Правильно питайтесь. Все темно-листовые овощи содержат антиоксиданты, принимайте их в пищу как можно чаще. Включите в свой рацион больше продуктов с содержанием витаминов А и С, цинка, калия и магния. Достаточное употребление воды также имеет решающее значение для здоровья легких, особенно, если вы страдаете от ХОБЛ или астмы.
- Следите за гигиеной. Тщательно соблюдайте личную гигиену. Обязательно мойте руки после каждого посещения общественных мест или прикосновения к вещам общего пользования. Это поможет предотвратить заражение заболеваниями, которые влияют на дыхательную систему, такими как грипп или пневмонию.
- Делайте прививки. От них точно не надо бегать и экономить на них. Своевременно сделанная прививка от гриппа поможет человеку уберечься от заболевания, которое непредсказуемо своими последствиями.
- Правильно используйте бытовую химию. А лучше и вовсе обходить без нее по мере возможности. Работать надо в резиновых перчатках и респираторе. После помещение нуждается в хорошем проветривании.
8.Заботьтесь о своем здоровье. Даже банальный насморк требует грамотного лечения, иначе он может стать незаметно серьезной болезнью. Не игнорируйте тревожные симптомы. Если после незначительных нагрузок возникают проблемы с дыханием, если кашель не проходит больше месяца, немедленно к врачу! Мучительная, длящаяся долгое время боль в груди, тоже должна быть поводом для общения к медикам.
Будьте здоровы!
ГУЗ ЯО Гаврилов – Ямская ЦРБ
29 Апреля – 5 мая — Неделя профилактики инфекций, передающихся половым путем
Министерство здравоохранения Российской Федерации с 29 апреля по 5 мая объявило Неделей профилактики инфекций, передающихся половым путем.
Под термином ИППП понимают инфекционные заболевания, наиболее частым путем заражения является половой контакт. В настоящее время количество возбудителей, вызывающих ИППП более 30. Это бактерии, вирусы, паразиты. Из них 8 встречаются наиболее часто. Из 8 – 4 инфекции – сифилис, гонорея, хламидиоз и трихомониаз — сегодня поддаются лечению, а 4 – гепатит В, вирус простого гепатита, ВИЧ и вирус папилломы человека (ВПЧ) – являются неизлечимыми. Часто происходит заражение сразу несколькими возбудителями
Источником заражения ИППП является больной человек.
Заразиться ИППП можно во время незащищенного полового контакта. Но есть и другие пути передачи: некоторые ИППП передаются от матери к ребенку во время беременности, родов и грудного вскармливания. Часть инфекций, например, ВИЧ, гепатит В передаются еще и через зараженную кровь, например, во время маникюра нестерильными инструментами или при использовании общих бритв.
ЗППП в последние годы стали более распространенными, отчасти из-за того, что люди начинают вести половую жизнь в более молодом возрасте, имеют несколько партнеров и не используют методы профилактики для того, чтобы снизить вероятность заражения.
Несмотря на большое количество возбудителей, вызывающих ИППП, все эти заболевания имеют общие характеристики:
- Скрытый период – от момента проникновения возбудителя в организм до появления каких-либо признаков заболевания может пройти от 3 дней до 6 месяцев.
- Часто протекают без каких-либо проявлений у заболевшего человека (особенно часто такое встречается у женщин) и случайно выявляются при обследовании (например, при сдаче крови на медосмотре выявляется сифилис).
- Самостоятельно не излечиваются (как, например, ОРВИ), а без лечения происходит хронизация процесса, развиваются осложнения.
- Инфицированные пациенты, даже если у них нет никаких проявлений, являются высоко заразными для окружающих. Поэтому необходимо обязательное обследование и лечение половых партнеров.
- Сходность клинических проявлений различных ИППП, что требует обязательного подтверждения диагноза лабораторными тестами до назначения лечения.
- Иммунитет после лечения не формируется даже к тому заболеванию, которым переболел человек Исключение – существуют прививки от вируса папилломы человека (вызывает рак шейки матки в 90% случаев) и вируса гепатита В (вызывает гепатит и рак печени).
В связи с тем, что путь заражения одинаков для всех ЗППП, человек нередко заражается сразу несколькими патогенными микроорганизмами. Статистические данные свидетельствуют о том, что почти 50% при однократном половом акте заражаются и гонореей, и хламидиозом.
Наиболее распространенные ЗППП.
Хламидиоз является наиболее распространенной излечимой бактериальной инфекцией из группы ЗППП. Инфекция поражает шейку матки у женщин, а у мужчин происходит поражение уретры.
У многих женщин хламидиоз протекает бессимптомно. Симптомы: боль во время полового акта и выделения из влагалища или полового члена. Хламидиоз может приводить к развитию бесплодия, блокируя функционирование репродуктивных органов у мужчин и женщин. Использование презервативов может предотвратить заражение этой инфекцией.
Гонорея является одним распространенным бактериальным ЗППП. Это заболевание часто поражает аналогичные органы, что и хламидии, и имеют аналогичные долгосрочные последствия.
При наличии гонорее у пациента могут быть такие симптомы, как жжение при мочеиспускании или выделения (белого, желтого или зеленого цвета) из полового члена или влагалища. У многих женщин гонорея протекает без симптомов.
По статистическим данным почти половина новых пациентов с гонореей находятся в возрасте от 15 до 24 лет. В последние годы растет устойчивость гонореи к антибиотикам, поэтому, лечение не всегда бывает эффективно.
Микоплазма гениталиум является одной из ведущих причин основной инфекции шейки матки. Микоплазма также вызывает воспаление уретры у мужчин.
В большинстве случаев заболевание протекает бессимптомно и были сложности с идентификацией инфекции. Новые технологии и микробиологические исследования позволяют вовремя диагностировать заболевание. Это позволяет предотвратить развитие долгосрочных проблем со здоровьем, например, таких как бесплодие, связанное с воспалительными заболеваниями органов малого таза.
Трихомониоз является наиболее распространенной невирусной ИППП во всем мире. Заболевание поражает больше женщин, чем мужчин. Эта инфекция может напоминать дрожжевую инфекцию или бактериальный вагиноз, так как симптомы имеют схожесть. Симптомы: выделения пенистого характера, сильный запах, боль во время полового акта, раздражение, зуд. Если у пациента диагностировали это заболевание, необходимо убедиться, что партнер получает лечение, так как он может заново заразить.
Вирус папилломы человека (ВПЧ) может быть фактически самым распространенным типом ЗППП. До появления вакцины от ВПЧ проводились исследования, которые показали, что у 75% людей с активной половой жизнью в какой – то момент жизни было заражение ВПЧ.
ВПЧ нередко называют «вирусом, вызывающим рак шейки матки», но не все виды ВПЧ участвуют в развитии рака. С ВПЧ связано развитие рака полового члена и анального рака. Другие разновидности вируса вызывают бородавки, в том числе, и генитальные.
Лекарства от ВПЧ нет, лечение симптоматическое.
Герпес – это ИППП, вызываемое вирусом. Герпес не лечится. Но его симптомы можно лечить противовирусными препаратами. Передача вируса от человека человеку возможна, даже если у носителя нет язв или других симптомов. Риск передачи вируса снижается при использовании презерватива. Тем не менее, человек может заразиться и без полового контакта при контакте «кожа к коже».
Бактериальный вагиноз – это патологическое состояние, при котором бактерии, находящиеся во влагалище, замещаются другими бактериями, что приводит к появлению таких симптомов, как зуд и жжение, выделений белого или серого цвета. Прием антибиотиков не гарантирует, что состояние не может появиться снова. Бактериальный вагиноз увеличивает риск заражения ВИЧ, воспалительными заболеваниями органов малого таза, преждевременных родов.
Мягкий шанкр – заболевание вызывается бактерией. Мягкий шанкр повышает риск заражения ВИЧ-инфекцией. Язвы при мягком шанкре часто больше, чем язвы, вызванные сифилисом. Они могут быть и более болезненными.
Уреплазмоз является уникальной инфекцией. Она может присутствовать у здоровых людей, но не вызывать симптомов и не требует лечения. В тоже время, она может передаваться половым путем и является оппортунистической инфекцией.
Наиболее частые симптомы заболеваний, передающихся половым путем.
К симптомам заболеваний, передающихся половым путем, относятся:
— Выделения из полового члена или влагалища;
— Язвы или бородавки в области наружных половых органов;
— Частое и болезненное мочеиспускание;
— Покраснение и зуд в области гениталий;
— Неприятный запах;
— Зуд и болезненность в анальной зоне;
— Боль в низу живота;
— Жар, болезненные волдыри на половом члене; уретрит; инфекции прямой кишки, диарея, болезненные лимфатические узлы, рвота, боли в суставах.
Диагностика и лечение ЗППП
Диагностика ЗППП основана на жалобах и симптомах пациента; лабораторной диагностики: микроскопических анализов биологических жидкостей, специальных анализов крови.
Лечение ЗППП зависит от инфекционного агента. При некоторых ЗППП назначают антибиотики перорально или в виде инъекций, при других назначают специальные крема. При наличии осложнений может быть назначена физиотерапия.
Профилактика ЗППП.
Лучший способ предотвратить ЗППП – избегать половых контактов с незнакомыми людьми. Можно снизить риск развития ЗППП следующими способами:
— Отказ от случайных половых связей;
— Крепкие семейные отношения;
— Откладывать сексуальные отношения как можно дольше. Чем моложе люди, когда они начинают половую жизнь, тем выше риск заражения ЗППП. Риск заражения увеличивается с увеличением количества сексуальных партнеров.
— Использование латексных презервативов. Презервативы только на 90% эффективны в предотвращении ЗППП.
— Регулярно проходить медицинские осмотры, даже если нет симптомов ЗППП.
— Вакцины против ВПЧ доступны и эффективны.
Будьте здоровы!
ГУЗ ЯО Гаврилов – Ямская ЦРБ
Май — месяц борьбы с артериальной гипертонией
В 2024 году май посвящен теме: Май – месяц борьбы с артериальной гипертонией.
С 2005 года во всем мире 17 мая по инициативе Всемирной организации здравоохранения (ВОЗ) в тесном сотрудничестве с Всемирной Лигой борьбы с гипертонией и международным обществом гипертонии официально отмечается Всемирный День борьбы с артериальной гипертонией.
Артериальная гипертония – это хроническое заболевание, относящееся к болезням системы кровообращения, которое сопровождается стойким повышением артериального давления выше допустимых пределов (систолическое давление выше 140 мм. рт. ст. и диастолическое давление выше 90 мм. рт. ст.).
Выявление гипертонии является первым шагом на пути борьбы с этим заболеванием. Эта цель может быть достигнута путем организации регулярного измерения артериального давления не только при плохом самочувствии, но и при отсутствии жалоб. Измерение артериального давления должно быть доступно не только в медицинских организациях, но и в аптеках, различных общественных местах, таких как торговые центры, школы и т.д.
Артериальная гипертония (далее АГ) – самое распространенное хроническое заболевание, которое имеет каждый десятый взрослый человек.
В течение суток, в разные дни, в зависимости от времени года и погоды давление постоянно колеблется. Это нормально. Артериальное давление может варьировать в своих показателях в зависимости от возраста, состояния сердца, эмоционального статуса, физической активности и препаратов, которые пациент принимает.
Факторы риска артериальной гипертонии:
— Избыточная масса – индекс массы тела (ИМТ) более 25 кг/м.2
— Малоподвижный образ жизни.
— Чрезмерное употребление алкоголя.
— Курение.
— Нерациональное питание с чрезмерным употреблением жирной и соленой пищи.
— Сахарный диабет.
— Стрессы.
— Высокий уровень холестерина (более 5 ,0 ммоль/л.).
— Наличие у кровных родственников гипертонии, ишемической болезни сердца, сахарного диабета.
— Мужской пол.
— Менопауза у женщин.
— Возраст (старше 50 лет).
Симптомы гипертонии зависят от показателей АД и состояния органов мишеней. В 75% случаев болезнь протекает бессимптомно. Самым первым и ярким симптомом гипертонии является головная боль. Чаще всего она локализуется в затылке. Болезненность может быть разной интенсивности, имеет пульсирующий, ноющий или давящий характер.
Клинические признаки артериальной гипертонии: головокружение, иногда потеря сознания, появление «мурашек» перед глазами, шум и заложенность в ушах, покраснение лица, боль в сердце, увеличение ЧСС, ощущение жара, ухудшение внимания, невозможность сконцентрироваться, тошнота и рвота, не приносящая облегчение, носовое кровотечение.
Какие цифры артериального давления следует считать нормальными, а какие повышенными:
АД 140/90 мм. рт. ст. и выше у лиц, не принимающих лекарств, снижающих АД, считается повышенным;
АД <120/80 мм. рт. ст. — оптимальное. Риск развития сердечно – сосудистых осложнений наименьший;
АД < 130/85 мм. рт. ст. – нормальное АД у мужчин и женщин старше 18 лет;
АД 130-139/85-89 мм. рт. ст. – пороговое нормальное, риск сердечно- сосудистых осложнений несколько повышается.
Осложнения: Долгое и злокачественное течение заболевания вызывает поражение органов — мишений: мозг, почки, глаза и сердце. Артериальная гипертония (далее – АГ) является основной причиной развития инсульта и инфаркта миокарда.
Поражение органов мишений.
Поражение органов мишений при артериальной гипертонии может выражаться следующими болезнями:
— Увеличение размеров сердца (гипертрофия левого желудочка), которая выявляется при помощи УЗИ и ЭКГ;
— Поражение почек характеризуется разрушением активных элементов почек и наступлением почечной недостаточности.
— Атеросклероз сосудов – образование плотных бляшек на стенках крупных кровеносных сосудов;
— Поражение сосудов сетчатки глаз – сужение просвета и разрушение артериальных сосудов сетчатки глаз и нарушения зрения;
— Поражение сосудов головного мозга – нарушение циркуляции крови в головном мозге и увеличение риска развития инсульта.
Сопутствующие клинические состояния – это различные хронические болезни, которые заметно утяжеляют развитие артериальной гипертонии и повышают риск развития осложнений. При расчете риска артериальной гипертонии учитывают такие сопутствующие клинические состояния как:
— Нарушения мозгового кровообращения — ишемический инсульт, геморрагический инсульт, транзиторная ишемическая атака;
— Ишемическая болезнь сердца – стенокардия, инфаркт миокарда, сердечная недостаточность;
— Болезнь почек – почечная недостаточность, поражение почек на фоне диабета;
— Поражение сосудов – атеросклероз аорты и других крупных сосудов, аневризма аорты.
Профилактика артериальной гипертензии.
Если у членов вашей семьи наблюдается артериальная гипертензия, или вы старше 30 лет, регулярно измеряйте давление. Откажитесь от курения, употребления спиртных напитков. Соблюдайте маложирную и малосоленую диету. Делайте зарядку, желательно на свежем воздухе (езда на велосипеде, бег, активная ходьба). Старайтесь избегать стрессов, научитесь преодолевать стрессовые ситуации. Поддерживайте нормальный вес тела. Если ваш врач прописал какое – либо гипотензивное лекарство, принимайте строго так, как говорит вам врач. О любых побочных реакциях и нежелательных эффектах сообщайте врачу. Не прекращайте прием лекарств, не посоветовавших с врачом.
В текущем году в Ярославской области, как и во всей России, продолжается диспансеризация и профилактические медицинские осмотры взрослого населения.
Программа диспансеризации предусматривает коррекцию факторов риска хронических неинфекционных заболеваний, которая начинается на 2- м этапе диспансеризации в качестве углубленного профилактического консультирования. Данная коррекция направлена на изменение образа жизни населения, что, в сочетании с другими стратегиями по снижению факторов риска, такими как контроль артериального давления, уровня глюкозы и холестерина в крови, позволит увеличить продолжительность здоровой жизни.
Будьте здоровы!
ГУЗ ЯО Гаврилов – Ямская ЦРБ
Лаборатории, в которых проводится исследование клещей на наличие вируса клещевого энцефалита.
В г. Ярославле находятся 2 лаборатории, где можно исследовать клещей на наличие вируса клещевого энцефалита:
— ФБУЗ «Центр гигиены и эпидемиологии по Ярославской области» по адресу ул. Воинова д. 1. Режим работы лаборатории:
— до 01 мая 2024 г. — с понедельника по пятницу с 8.00 до 15.30 час, суббота и воскресенье — нерабочие дни;
— с 1 мая 2023 г. – график работы лаборатории изменится, сообщим дополнительно.
Стоимость комплексного анализа на вирус клещевого энцефалита, клещевого боррелиоза, анаплазмоза, эрлихиоза — 800 руб.
Телефон лаборатории: 8(4852) -73-36-42.
— ГАУЗ ЯО клиническая больница им. Соловьева Н.В. по адресу ул. Загородный сад, 11. Режим работы лаборатории:
— до 01 мая 2024 г. с понедельника по пятницу с 8.00. до 16.00, суббота и воскресенье — нерабочие дни;
— с 01 мая 2024 года ежедневно с 8.00 до 16.00 (без выходных). Стоимость комплексного анализа: на вирус клещевого энцефалита, клещевого боррелиоза, анаплазмоза, эрлихиоза — 850 руб.
Телефон лаборатории: 8 (4852) 25-13-94, 74-41-92.
Лаборатория СИТИЛАБ, г. Гаврилов – Ям,
ул. Менжинского, д. 43. Тел: 8 (961) 973-11-97.
Режим работы лаборатории:
— с 7.00 до 13.00 – с понедельника по пятницу, в субботу с 7.00. до 12.30., выходной день – воскресенье.
Стоимость исследования комплексного анализа: на вирус клещевого энцефалита, клещевого боррелиоза, анаплазмоза, эрлихиоза – 1365 руб.
Результат анализа будет готов через сутки. При сдаче клеща на исследование нужно указать номер телефона, по которому Вам сообщат сведения при обнаружении вируса.
Администрация Гаврилов – Ямской ЦРБ