2 — 8 декабря Неделя профилактики потребления никотинсодержащей продукции
В рамках Нацпроекта «Здравоохранение» с 2 по 8 декабря 2024 года в России проводится Неделя профилактики потребления никотинсодержащей продукции.
Информационно — коммуникационная стратегия по борьбе с потреблением табака и потреблением никотинсодержащей продукции на период до 2030 года определяет цели, задачи и принципы государственной политики РФ в области информирования граждан о вреде потребления табака и никотинсодержащей продукции.
По данным Всемирной организации здравоохранения, потребление табака является одной из значимых угроз для здоровья человека и ежегодно приводит почти к 7 млн. случаев смерти, из которых более 6 млн. случаев происходит среди потребителей и бывших потребителей табака и более 890 тыс. случаев – среди некурящих людей, подвергающихся воздействию вторичного табачного дыма. Потребление табака представляет существенную угрозу для здоровья граждан Российской Федерации и влечет за собой негативные медицинские, демографические и другие социально – экономические последствия.
Несмотря на информирование населения о вреде употребления никотнсодержащей продукции проблема табакокурения остается актуальной. Многие игнорируют советы врачей и продолжают курить. А в последнее время, особенно среди молодежи, растет потребление новых видов никотинсодержащей продукции: вейпов, электронных сигарет, кальянов и бездымного табака. Вся эта продукция производителями и продавцами преподносится как безопасная альтернатива обычным сигаретам. А на самом деле, это обман и уловка для вовлечения населения, особенно детей и подростков, в свои сети никотиновой зависимости, для расширения потребителей и получения прибыли от продажи этих изделий.
Производители электронных сигарет заявляют, что их продукция совершенно безопасна для организма. Но, в действительности, электронные сигареты представляют вред для здоровья, как и обычные. В России электронные сигареты обрели популярность после принятия в 2013 году антитабачного закона, запрещающего курение в общественных местах.
Чем вредны электронные сигареты для здоровья человека?
Исследования показали, что аэрозоль в электронных сигаретах содержит никотин, глицерин, ароматизирующие компоненты, канцерогенные вещества.
Природный никотин в электронных сигаретах заменен химическим, что представляет еще большую опасность организму. В состав электронных сигарет входит сульфат никотина. Ранее он использовался как пестицид для уничтожения вредителей в сельском хозяйстве и борьбе с болезнями растений, но был запрещен из-за повышенной токсичности.
Ароматизаторы, содержащиеся в аэрозоле, имеют многообразие ароматов и сладкий вкус. Ароматизаторы проникают в легкие и повреждают их на клеточном уровне. Чистый пар, постоянно воздействуя на слизистые оболочки, наносит им выраженный вред. При курении электронных сигарет нет обильных облаков резко пахнущего дыма, это позволяет скрыть сам факт курения.
Воздействия аэрозоля электронных сигарет снижает реакцию иммунной системы и увеличивает восприимчивость к возбудителям гриппа, COVID – 19 и других респираторных заболеваний. Даже при кратковременном воздействии аэрозоля возможно раздражение горла и глаз, кашель и головокружение. Никотин, содержащийся в аэрозоле, вызывает сужение артерий, а это может привести к сердечному приступу.
Не безвреден и кальян. Дым от курительной смеси проходит через водяной фильтр, где должны осесть, если не все, то большая часть вредных веществ. В кальянном дыме во много раз больше угарного газа, чем в сигаретном. Курение кальяна эквивалентно 1 пачке сигарет. Угарный газ быстрее, чем кислород вступает в реакцию с гемоглобином и выключает эритроциты из процесса переноса кислорода. В результате организм человека испытывает кислородное голодание (гипоксию). Чтобы обеспечить приток кислорода к органам и тканям, сердцу приходится работать с повышенной нагрузкой.
Через курение общественного кальяна можно заразиться социально опасными инфекционными заболеваниями – туберкулезом, гепатитом и другими инфекциями. У кальяна общего пользования индивидуальный только мундштук, а сосуд с жидкостью – один на всех, где прекрасно размножаются палочки Коха – возбудители туберкулеза, попавшие туда вместе с выдыхаемым воздухом или во время кашля больного человека.
Человеческий мозг достигает полной зрелости примерно в 25 лет. До этого возраста он особенно уязвим для никотина. Поэтому в зоне риска дети и подростки. Никотин влияет на то, как организм переваривает сахар, приводит к повышенному риску развития диабета 2 типа.
Осознавая негативные последствия употребления никотинсодержащей продукции, каждый должен окончательно решить для себя, что для него важнее: сиюминутное наслаждение, или крепкое здоровье. Глупо платить огромные деньги за продукцию, вдыхать токсические вещества в легкие и в итоге приобретать неизлечимое заболевание.
Электронные сигареты и кальяны вместо курения – замена одной вредной привычки другой. Самым правильным решением является отказ от курения сигарет, кальянов, вейпов. Последствия любого вида курения опасны для здоровья. В зоне риска дети и подростки. Электронные сигареты за счет комфортности использования быстро формируют стойкую зависимость.
Не курите и будете здоровы!
ГУЗ ЯО Гаврилов – Ямская ЦРБ
С 25 ноября по 1 декабря – Неделя борьбы со СПИДом.
С 25 ноября по 1 декабря в России проводится неделя борьбы со СПИДом и информирования о венерических заболеваниях (в честь Всемирного дня борьбы со СПИДом 1 декабря).
ВИЧ является одной из главных проблем здравоохранения, целью этого дня является повышение осведомленности населения о ВИЧ/СПИДе, способах его распространения, методах предотвращения.
ВИЧ – это «вирус иммунодефицита человека, который ослабляет иммунную систему, защищающую организм человека от различных инфекций.
Иммунодефицит – это состояние иммунной системы, при которой она больше не может выполнять свою роль при борьбе с инфекциями и заболеваниями. Люди с иммунодефицитом более уязвимы для инфекций и различных видов рака. Если человек не предпринимает никаких мер борьбы для борьбы с ВИЧ, то через 5-10 лет иммунитет т.е. способность организма противостоять различным болезням начинает постепенно снижаться и развивается СПИД.
Общее число людей во всем мире, живущих с ВИЧ, в 2023 году составило 399 млн. человек. Число новых случаев инфицирования ВИЧ в 2023 году составило 1,3 млн. человек.
СПИД – это «синдром приобретенного иммунодефицита» — комплекс заболеваний, возникающих у ВИЧ – положительного человека на фоне сниженного иммунитета.
Термин «СПИД» применяется к последним стадиям развития ВИЧ – инфекции.
Первая стадия заболевания ВИЧ – бессимптомная и не считается СПИДом.
Вторая стадия сопровождается кожно-слизистыми проявлениями и рецидивирующими инфекциями дыхательных путей.
Третья: хроническая диарея неустановленной этиологии, тяжелые бактериальные инфекции и туберкулез легких.
Четвертая: токсоплазмоз мозга (инфекционное заболевание, поражающее центральную нервную систему), кандидоз пищевода, трахеи, бронхов или легких т.е. (заболевание, при котором слизистые оболочки и кожные покровы поражаются дрожжеподобным грибком).
Пятая стадия терминальная, на данной стадии происходят необратимые изменения, и может наступить смерть.
ВИЧ – проявляется следующими симптомами:
— нарастающая слабость;
— увеличение лимфатических узлов;
— сыпь на коже;
— беспричинная потеря веса;
— повышение температуры тела;
— необъяснимое нарушение функции кишечника (поносы);
— кашель длительное время.
ВИЧ может передаваться тремя путями:
- Половым – при незащищенном половом контакте;
- Через кровь: при попадании в организм человека инфицированной крови при использовании нестерильных игл, шприцов при введении наркотиков, инструментов при маникюре, татуировке, бритье.
- Вертикальный от матери к ребенку (во время беременности, родов и кормлении грудью).
Нельзя заразиться ВИЧ:
— через посуду, одежду, белье, бытовые приборы;
— при объятиях, рукопожатиях, поцелуях;
— при посещении бассейна, сауны, душевой, туалета;
— при кашле и чихании, через пот и слезы;
— при укусах насекомых, животных;
— в общественном транспорте.
Как избежать заражения ВИЧ? Основой первичной профилактики – осознание каждым человеком личной ответственности за свою жизнь и здоровье. Каждый должен знать о путях передачи ВИЧ инфекции и мерах личной профилактики.
Для предупреждения заражения ВИЧ следует:
— избегать беспорядочных и случайных половых связей;
— правильно использовать презервативы при любых половых контактах;
Профилактика парентерального пути передачи ВИЧ – инфекции:
— отказаться от употребления наркотических веществ;
— подвергать обработке с использованием дезинфицирующих средств многоразовые инструменты для маникюра (педикюра), бритвенные принадлежности;
— при попадании чужой крови на раневую поверхность необходимо промыть рану проточной водой, обработать 3% раствором перекиси водорода или спиртосодержащим раствором (70%), после обработки закрыть рану пластырем;
— при попадании крови на слизистую глаза, промыть глаза водой и закапать глазные капли, обладающие дезинфицирующим эффектом (20% раствор альбуцида);
— при попадании крови на слизистую оболочку полости рта – прополоскать рот 70% этиловым спиртом;
Для оказания первой медицинской помощи при кровотечениях необходимо использовать резиновые перчатки и защищать открытые участки кожи и слизистые глаз от попадания крови, любые загрязнения кровью должны рассматриваться как потенциально опасные.
Для профилактики вертикального пути передачи ВИЧ важно помнить, что согласно действующему законодательству каждая беременная женщина должна пройти обследование на ВИЧ – инфекцию. При обнаружении вируса в организме ей для профилактики внутриутробного инфицирования назначают специальные лекарственные препараты.
Пройти обследование на ВИЧ-инфекцию можно анонимно и бесплатно в ГУЗ ЯО Гаврилов – Ямской ЦРБ, в ГУЗ ЯО «Центр по профилактике и борьбе со Спид».
В настоящее время нет вакцины, способной предотвратить заражение. Никто не застрахован от заражения ВИЧ-инфекцией. Только знания о путях передачи и профилактике ВИЧ – инфекции способны защитить от заражения.
В случае инфицирования, вовремя начатое лечение поможет поддержать иммунную систему в рабочем состоянии, предупредит развитие оппортунистических инфекций и позволит сохранить качество жизни.
Сохрани свое здоровье и радость жизни!
ГУЗ ЯО Гаврилов – Ямская ЦРБ
Акция «Щедрый Вторник»
Щедрый Вторник — Всемирный день благотворительности, основной целью которого – дать новый импульс развитию культуры благотворительности и вовлечь как можно больше людей в добрые дела.
Щедрый Вторник проходит в России с 2016 года при поддержке Минэкономразвития России. За это время к Щедрому Вторнику присоединились почти 4500 организаций из 260 населенных пунктов страны. В результате общих усилий участников в дни проведения акции пожертвования в благотворительные организации возрастают в среднем в 2,7 раза.
Координатором проекта в России выступает Благотворительный фонд «Культура благотворительности», деятельность которого направлена на развитие благотворительности и поддержку НКО в России.
В 2024 году «Щедрый Вторник» проводится 3 декабря. Девиз «Щедрого Вторника» «Давайте делать добрые дела, делать вместе и в слух».
«Щедрый Вторник» — праздник благотворительности, когда множество людей, компаний, некоммерческих организаций делают добрые дела и рассказывают о них, учатся объединять усилия и все вместе радуются возможности помогать.
Доброе дело дарит радость тому, кто его совершает. Участие в «Щедром Вторнике» — это приятная возможность, а не обязательство.
«Щедрый Вторник» — это день, когда люди с удовольствием делятся тем, что у них есть: личным временем, практическим опытом, моральной поддержкой или деньгами. «Щедрый вторник» предлагает радоваться щедрости, отзывчивости и доброте, чтобы в этот день к добрым делам было легко присоединиться.
Во время акции «Щедрый Вторник» можно жертвовать в фонды, которые помогают детским домам, детям с тяжелыми заболеваниями, детям из малообеспеченных семей, людям с онкологическими заболеваниями, участникам СВО и жителям Курской области.
В Щедрый Вторник 3 декабря 2024 года поддержим жителей Курской области, пострадавших от вторжения украинских войск, и проведем в ГУЗ ЯО Гаврилов – Ямской ЦРБ сбор денежных средств.
Давайте делать добро людям!
ГУЗ ЯО Гаврилов – Ямская ЦРБ
18-24 ноября – Неделя борьбы с антимикробной резистентностью.
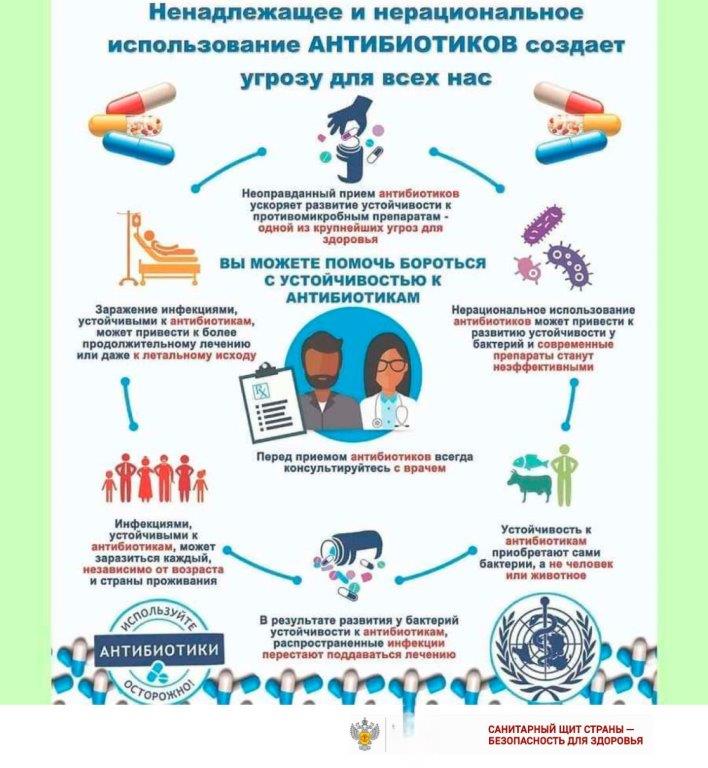
С 18 по 28 ноября 2024 года проводится Всемирная неделя рационального использования антибиотиков. Целью этого мероприятия является повышение осведомленности населения о проблеме устойчивости к противомикробным препаратам.
Антимикробная резистентость – это способность микроорганизмов (бактерий, вирусов) сохранять свою жизнеспособность при воздействии антибиотиков и других антимикробных средств. Это означает, что инфекции, которые ранее успешно лечились антибиотиками, становятся трудноизлечимыми и опасными.
Эта проблема касается всех нас. Она представляет угрозу для человека, животных, растений и окружающей среды. Специалисты считают, что решение это глобальной задачи позволит эффективно применять антибиотики для лечения инфекционных заболеваний во всем мире.
Впервые проблема правильного использования противомикробных препаратов была поднята Всемирной организацией здравоохранения (ВОЗ) в 2015 году. С тех пор ежегодно проводятся масштабные мероприятия с целью повышения уровня информированности людей о проблеме устойчивости инфекций к противомикробным препаратам, а также о применении передовых подходов, позволяющих не допустить ее дальнейшее развитие и распространение.
Открытие Александром Флемингом в 1928 году первого антибиотика пенициллина изменило дальнейший ход истории и развитие медицины. Именно благодаря этому открытию человечество приобрело орудие борьбы со многими смертельно опасными бактериальными инфекциями. За пенициллином последовали открытия других противомикробных веществ.
С момента открытия этих препаратов они стали одним из самых мощных средств в арсенале современной медицины. Без антибиотиков многие процедуры, а также оперативные вмешательства, стали бы более опасными из-за высокого риска развития осложнений в результате инфицирования организма микробами.
Однако слишком частое применение антибиотиков в медицине и ветеринарии способствовало развитию устойчивости микроорганизмов к этим препаратам.
Устойчивость к антибиотикам является следствием их нерационального использования, то есть:
— применение их без необходимости;
— прием в течение очень короткого промежутка времени и в недостаточных дозах;
— использование их не по назначению, то есть для лечения заболеваний, которые данным препаратом не лечат.
По мере развития устойчивости эффективность лекарств постепенно снижается и в итоге теряется полностью. При этом микроорганизмы выживают и даже растут при дозировке антибиотика, достаточной для уничтожения или подавления их роста в нормальных условиях. В этих случаях возникает потребность в подборе других противомикробных препаратов, к которым сохраняется чувствительность микробов, что удлиняет процесс лечения и может привести к осложнениям, к более длительной госпитализации и увеличению медицинских расходов.
Устойчивость к антибиотикам – одна из наиболее серьезных угроз для здоровья человечества.
— Устойчивость к антибиотикам может затронуть любого человека, в любом возрасте и в любой стране.
— Все больше инфекционных заболеваний (например, пневмония, туберкулез, сальмонеллез) становится труднее лечить из-за снижения эффективности антибиотиков.
— В настоящее время по причине антимикробной устойчивости погибают порядка 700 тысяч человек в год. По мнению экспертов, если ситуация с применением антибиотиков не изменится, то к 2050 году антимикробная резистентность станет причиной 10 миллионов смертей ежегодно и превысит смертность от онкологических заболеваний.
Рекомендации по профилактике развития устойчивости к антибиотикам:
— принимайте антибиотики только по назначению врача;
— всегда соблюдайте рекомендуемую дозировку и срок применения назначенных противомикробных препаратов;
— никогда не передавайте свои антибиотики другим лицам и не допивайте оставшиеся препараты «потому что жалко выкидывать;
— для снижения риска заболевания применяйте меры профилактического характера, в том числе вакцинацию;
— предотвращайте заражение – регулярно мойте руки, соблюдайте правила гигиены во время приготовления пищи, используйте только качественные продукты и воду, избегайте контактов с больными.
В настоящее время ведется разработка новых антибиотиков. Эта работа может длиться в течение 10-15 лет. Вместе с тем, специалисты считают, что ни один из них не будет эффективен против наиболее опасных форм бактерий с уже развившейся устойчивостью к современным противомикробным препаратам.
Берегите себя и будьте здоровы!
ГУЗ ЯО Гаврилов – Ямская ЦРБ
11-17 ноября Неделя борьбы с сахарным диабетом
С 11 ноября по 17 ноября 2024 г. в России проводится Неделя борьбы с диабетом (в честь Всемирного дня борьбы с диабетом 14 ноября).
Сахарный диабет – это хроническое заболевание, при котором повышается уровень глюкозы (сахара) в крови из-за недостаточности или невосприимчивости к инсулину-гормону, который регулирует обмен углеводов в организме. Сахарный диабет может приводить к серьезным осложнениям, таким как повреждение сердца, сосудов, почек, глаз, нервов и кожи. По данным Всемирной организации здравоохранения, в мире 422 миллионов человек страдают от сахарного диабета, и эта цифра продолжает расти.
Виды сахарного диабета:
— Сахарный диабет 1-го типа возникает, когда поджелудочная железа перестает вырабатывать инсулин и после приема пищи, богатой углеводами, уровень сахара в крови повышается. Этот тип диабета чаще встречается у детей и молодых людей и требует постоянного введения инсулина извне.
— Сахарный диабет 2-го типа развивается, когда клетки тканей становятся невосприимчивыми к инсулину, то есть не могут эффективно использовать его для перевода глюкозы из крови в энергию. Этот тип диабета чаще встречается у взрослых людей, особенно у тех, кто имеет избыточный вес, физическую неактивность, нарушение питания или наследственную предрасположенность. Сахарный диабет 2-го можно контролировать с помощью диеты, физической активности и лекарств, которые повышают чувствительность к инсулину или стимулируют его выработку.
Существует гестационный сахарный диабет, который возникает у некоторых женщин во время беременности.
Сахарный диабет может проявляться различными симптомами, в зависимости от степени повышения глюкозы в крови и длительности заболевания. Наиболее частые симптомы сахарного диабета:
— Частое и обильное мочеиспускание (полиурия);
— Повышенный аппетит и постоянное чувство голода;
— Утомляемость, слабость, раздражительность;
— Снижение массы тела при нормальном или повышенном аппетите;
— Зуд кожи и слизистых оболочек, склонных к кожным инфекциям;
— Нарушение зрения, особенно при резких изменениях сахара в крови;
— Боли и онемение в конечностях, снижение чувствительности кожи (диабетическая полинейропатия);
— Снижение потенции у мужчин, нарушение менструального цикла у женщин.
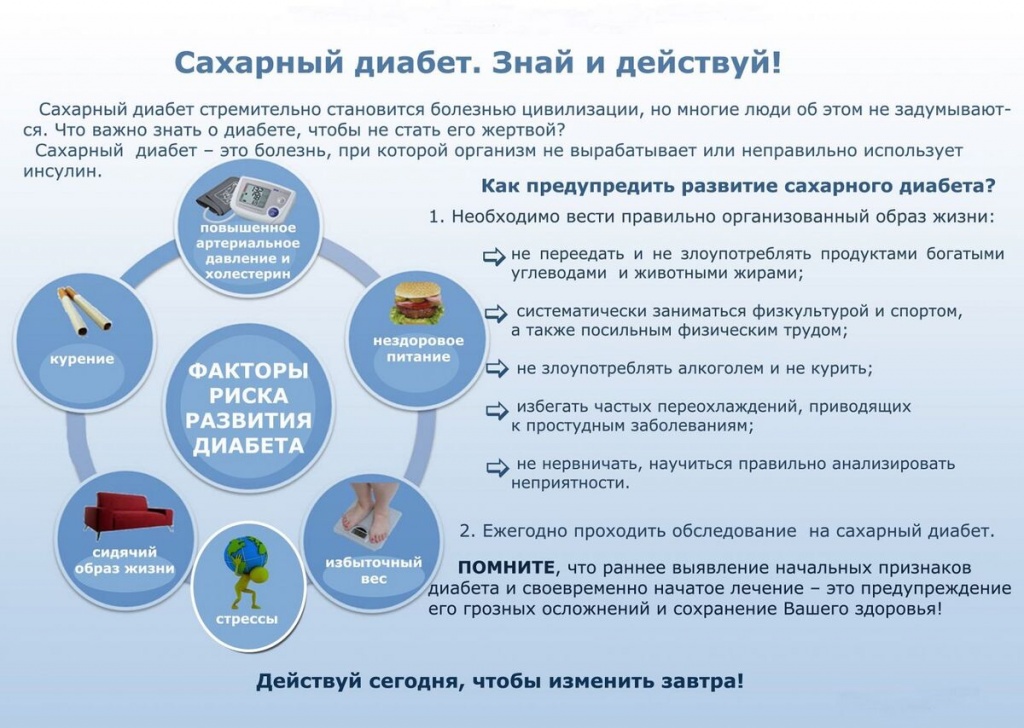
Факторы риска развития сахарного диабета:
— Наличие родственников с сахарным диабетом;
— Избыточный вес и ожирение;
— Физическая неактивность и сидячий образ жизни;
— Неправильное и нерегулярное питание, избыток углеводов и жиров в рационе;
— Стресс, депрессия, хроническая усталость;
— Курение, алкоголь, наркотики;
— Возраст старше 45 лет.
Диагностика сахарного диабета.
Для диагностики сахарного диабета необходимо провести измерение уровня глюкозы в крови, которое может быть выполнено в лаборатории или с помощью специальных приборов – глюкометров. Сахарный диабет может быть диагностирован, если уровень глюкозы в крови натощак превышает 6,6 ммоль/л.
Осложнения сахарного диабета:
— сосудистые поражения – артериальная гипертония, ишемическая болезнь миокарда, трофические язвы голени, поражение сетчатки глаз;
— потеря зрения;
— нейропатия (поражение дистальных отделов периферических нервов)
— почечная недостаточность;
-диабетическая кома.
Три основные цели, которые стоят перед врачом и больным:
— профилактика осложнений как острых (диабетическая кома), так и хронических (со стороны многих органов);
— устранение симптомов заболевания;
-продление жизни.
Правила жизни с диабетом:
- Главное – это постоянный контроль уровня глюкозы в крови. У здорового человека уровень сахара крови в течение суток колеблется: натощак (утренние часы, после 8-14 часов ночного голодания) – 3,3-5,5 ммоль/л, а после приема пищи (через 2 часа), не превышает 7,8 ммоль/л. Контроль гликемии необходим всем без исключения пациентам, и не только тем, которые находятся на инсулине.
- Контроль артериального давления и уровня холестерина.
- Контроль массы тела и соблюдение диеты.
Необходимо постоянно контролировать собственное питание, знать какие продукты и в каком количестве можно есть при СД, а от чего воздержаться.
Если у Вас сахарный диабет 2 типа, Вам поможет «Пищевой светофор», который регламентирует как прием продуктов, содержащих жиры, так и потребление продуктов, богатых углеводами.
Красная зона – продукты, которые исключаются или максимально ограничиваются. Эти калорийные продукты, которые сильно повышают сахар. Продукты, содержащие жиры: масло, сало, сметана, маргарин, майонез, сливки, жирное мясо, копчености, колбасы, жирная рыба, творог > 4% жирности, сыр > 30 % жирности, орехи, семечки. Продукты, содержащие «простые «углеводы: сахар, мед, варенье, джемы, мороженое, шоколад, конфеты, кондитерские изделия, сладкие газированные напитки, соки, алкоголь.
Желтая зона – продукты средней калорийности, которые ограничиваются наполовину от привычной порции. Продуты, содержащие белки: нежирное мясо, рыба, сыр < 30 % жирности, творог < 4 % жирности, нежирное молоко и кисломолочные продукты. Практически все крупы (кроме манки и риса), картофель в мундире, кукуруза, зрелые бобовые, хлеб из грубой муки, макаронные изделия из твердых сортов пшеницы, фрукты (кроме винограда и сухофруктов).
Зеленая зона – продукты без ограничений (они практически не повышают сахар). Их можно есть в любом количестве. Все виды овощей (кроме картофеля, кукурузы, зрелых бобовых). Здесь мало питательных веществ, много растительных волокон и воды. Грибы; некалорийные напитки (чай, кофе без сахара и сливок, минеральная вода).
- Активный образ жизни. Совместно со специалистам вы выбираете оптимальную физическую нагрузку для своего возраста, веса, типа СД, с учетом сопутствующих заболеваний. Она должна быть регулярной (ходьба быстрым шагом, бег трусцой, утренняя зарядка, плавание, работа на приусадемном участке).
- Регулярные посещения врача с последующим выполнением назначений. Никогда не отменяйте терапию сами и не снижайте дозу — всегда советуйтесь с врачом.
- Самообразование. Читайте больше о своем заболевании.
К сожалению, на сегодняшний день проблема сахарного диабета остается открытой. Это неизлечимое пожизненное заболевание. В любом случае, грамотное лечение и самоконтроль позволяет миллионам больных сахарным диабетом полноценно работать, заниматься любимым делом и не отличаться от окружающих.
Необходимо следить за симптомами и своевременно проходить медосмотры и диспансеризацию. Здоровый образ жизни, умеренные физические упражнения и сбалансированное питание – ключи к профилактике диабета.
Берегите себя и будьте здоровы!
ГУЗ ЯО Гаврилов – Ямская ЦРБ
4-10 ноября – Неделя сохранения душевного комфорта
Душевный комфорт – это возможность жить с удовольствием, радоваться каждому дню, уметь преодолевать трудности и переживания. Главный нарушитель душевного комфорта – стресс.
Стресс – это состояние человека, которое возникает как реакция на любые события или требования, с которыми человеку трудно или невозможно справиться. Стресс большой силы или длительный хронический стресс могут способствовать развитию и прогрессированию как телесных, так и психических заболеваний.
Гипертония, ишемическая болезнь сердца, бронхиальная астма, язвенная болезнь – вот далеко не полный список заболеваний, развитие которых способен ускорить сильный или длительный стресс. Не стоит забывать о серьезных психических проблемах – таких как тревожные, невротические и депрессивные расстройства, которые также значительно снижают качество жизни человека.
Чтобы не допустить развития негативных последствий, нужно контролировать стресс, обучаться навыкам преодоления стресса. Помочь в этом могут: занятия релаксацией; аутотренинг, умеренные физические нагрузки, хобби, ограничение потребления негативной информации в интернете и СМИ, планирование дня, регулярный отдых, желательно на природе. Если все это не помогает, нужно обратиться к специалисту.
Симптомы стресса:
— Беспричинные и частые приступы раздражительности, злоба, недовольство окружающими человека людьми, обстановкой, миром;
— Вялость, слабость, депрессия, пассивное отношение и не желание общаться с людьми, даже с родными и близкими, быстрая утомляемость;
— Бессонница, беспокойный сон;
— Невозможность расслабиться, постоянное напряжение нервной системы;
— Приступы страха, паника;
— Плохая концентрация внимания, заторможенность, сложность в понимании обычных вещей, снижение интеллектуальных возможностей, проблемы с памятью, заикание;
— недоверие к себе и окружающим людям, суетливость;
— частое желание плакать, тоска;
— нервный тик, неспецифические для пациента желание кусать себе ногти, прикусывать губы;
— повышенный интерес к алкоголю, наркотикам, курению, компьютерным играм и другим вещам, которые раньше человека не интересовали.
Лучший способ профилактики стресса — здоровый образ жизни. Для профилактики стресса и предупреждения развития заболеваний необходимо соблюдать правила:
- Приучать себя к режиму, то есть выполнять ежедневные занятия в одно и то же время. Полноценный сон должен быть продолжительностью не менее 8 часов (для детей — больше, в зависимости от возраста). Выспавшийся человек имеет более высокую стрессоустойчивость. Чтобы не страдать бессонницей, нужно приучить себя: ложиться в одно и то же время; не бодрствовать допоздна; не смотреть перед сном агрессивные фильмы; принимать пищу не менее, чем за 3 часа до сна; не употреблять перед сном чай, кофе, алкоголь. Перед сном необходимо проветрить комнату.
- Отводить время для отдыха. Регулярный отдых необходим для нормального функционирования всех систем организма. Можно погулять на свежем воздухе, почитать интересную книгу, посмотреть увлекательный фильм, заняться любимым делом или хобби (увлечением), пообщаться с друзьями, поиграть с детьми или домашними животными. Каждый человек может найти массу интересных занятий, которые поднимут настроение.
- Правильное питание способствует восстановлению сбоев, которые происходят в организме при стрессе, делая организм более выносливым. Сбалансированное питание насыщает его всеми необходимыми витаминами и микроэлементами.
- Водные процедуры благотворно влияют на организм человека и помогают бороться со стрессами. Расслабляющие ванны с ароматическими маслами, регулярное посещение бассейна, купание в природных водоемах полезны для физического и психического здоровья и являются простыми и действенными способами снятия мышечных напряжений, которые возникают при стрессах. А ежедневное соблюдение правил гигиены (мытье рук после улицы и посещения туалета, перед едой, после общения с животными, принятие утреннего и вечернего душа) будут способствовать предупреждению инфекционных заболеваний.
- Массаж благотворно воздействует на организм, помогая снять усталость и мышечное напряжение, что в свою очередь способствует расслаблению. Это настоящая антистрессовая релаксация.
- Людям, страдающим хроническими заболеваниями (у 35-70% из них отмечается метеозависимость, которая приводит к развитию обострений болезни), необходимо регулярно следить за прогнозом погоды и принимать лекарственные средства по назначению врача, чтобы не подвергать свой организм лишнему стрессу.
Стресс – это не патология и не болезнь, он постоянно присутствует в нашей жизни. И от того, как человек готов к этой жизни, как он способен противостоять стрессам, зависит его здоровье.
Важно помнить, если невозможно преодолеть стрессовые ситуации, то следует обратиться за консультацией к специалисту – психологу, либо к неврологу или психотерапевту.
Будьте здоровы!
ГУЗ ЯО Гаврилов – Ямская ЦРБ
Ноябрь – месяц профилактики сахарного диабета
Ноябрь 2024 года посвящен профилактике сахарного диабета, его слоган «Диабет: знай и управляй!».
Ежегодно 14 ноября отмечается Всемирный день борьбы с сахарным диабетом. Тема Всемирного дня борьбы с сахарным диабетом 2022 – 2024 годов – «Доступ к лечению диабета – если не сейчас, то когда?
Сахарный диабет (СД) относится к категории социально значимых неинфекционных заболеваний с эпидемическими темпами распространенности.
По данным Международной диабетической федерации в мире порядка 537 миллионов людей в возрасте от 20 до 79 лет больны диабетом, причем половина из них не знает о своем диагнозе. По прогнозам, это число вырастет до 643 миллионов к 2030 году и 784 миллионов к 2045 году. 541 миллион взрослого населения во всем мире имеет нарушение толерантности к глюкозе, что является высоким риском развития СД 2 типа.
По данным ВОЗ 81% больных диабетом проживает в странах с низким и средним уровнем дохода. В 2019 году в мире умерло 4,2 миллиона человек от сахарного диабета. К 2030 году диабет станет седьмой причиной смерти во всем мире. Основная причина роста числа заболевших – изменение образа жизни населения (гиподинамии, нерациональное питание, курение и злоупотребление алкоголем, распространение индустрии быстрого питания и полуфабрикатов).
Сахарный диабет – хроническое заболевание, которое развивается из-за недостатка или отсутствия в организме гормона инсулина, в результате чего значительно увеличивается уровень глюкозы (сахара) в крови (гипергликемия). Для заболевания характерно хроническое течение, нарушение всех видов обмена веществ: углеводного, белкового, минерального и водно – солевого.
Различают следующие типы СД.:
— Сахарный диабет I типа (инсулинозависимый, юношеский или детский) – хроническое неинфекционное заболевание, вызванное абсолютным дефицитом инсулина вследствие недостаточной его выработки поджелудочной железой, приводящее к стойкой гипергликемии и развитию осложнений. На долю СД I типа приходится примерно 5-10% всех регистрируемых случаев СД.
Сахарный диабет II типа (инсулинонезависимый) развивается в результате относительной недостаточности и неэффективного использования инсулина организмом с инсулинорезистентностью или без нее. Большинство больных диабетом (90 – 95%) страдает от СД 2 типа, что в значительной мере является результатом излишнего веса и физической инертности. Симптомы заболевания могут быть неярко выраженными. Поэтому болезнь диагностируется через несколько лет после начала, при появлении осложнений. В 80% случаев на фоне сахарного диабета II типа развивается ишемическая болезнь сердца и другие заболевания, связанные с закупоркой просвета сосудов атеросклеротическими бляшками.
Во всем мире обеспокоены увеличением гестационного сахарного диабета (ГСД), который развивается или впервые выявляется у молодых женщин во время беременности.
ГСД является серьезной угрозой для здоровья матери и ребенка. У многих женщин с ГСД беременность и роды протекают с осложнениями, такие как высокое кровяное давление, большой вес при рождении младенцев и осложненные роды. У значительного числа женщин с ГСД в дальнейшем развивается СД 2типа, что приводит к дальнейшим осложнениям.
Независимо от причин развития и типа СД симптомы гипергликемии будут идентичны:
— постоянная сильная жажда;
— частые мочеиспускания;
— обезвоживание организма;
— сильное чувство голода;
— истощение;
— нарушение зрения;
— мышечная слабость;
— зуд и раздражение кожи.
Высок риск развития инсульта, почечной недостаточности, инфаркта миокарда, гангрены конечностей, слепоты.
Профилактика СД 2 типа:
1) Правильное питание. Нужно постараться уменьшить потребление углеводов, чтобы не перегружать поджелудочную железу (которая выделяет инсулин), а также уменьшить количество потребляемых ежедневно калорий, чтобы сохранить хорошую форму. Для профилактики диабета нужно свести к минимуму или изъять из меню легкоусвояемые углеводы, такие как сахар и продукты, содержащие сахар (печенье, ненатуральные соки).
Основой питания должны стать сложные углеводы и еда, включающая растительные волокна. Диета должна выглядеть следующим образом:60% сложных углеводов, 20% жиров и 20% белков. Предпочтение стоит отдавать птице, малокалорийной рыбе, овощам и несладким сокам. Следует ограничить потребление макаронных и мучных изделий, пряных, острых и копченых блюд. Жареную еду нужно заменить отварной, запеченной или тушеной. Восполнять дефицит сладких продуктов можно с помощью сахарозаменителей.
2) Ежедневные физические нагрузки. Профилактика сахарного диабета будет эффективно, только если каждый день выделять хотя бы полчаса на занятия физкультурой. Физические нагрузки благотворно влияют на обменные процессы, благодаря им усиливается расщепление жиров, улучшается жировой состав крови, существенно снижается расщепление жиров, улучшается жировой состав крови, существенно снижается масса тела.
3) Сохранение душевного равновесия. Регулярные стрессы являются одной из причин развития болезни, профилактика сахарного диабета включает контроль за эмоциональным состоянием.
4) Регулярно следить за уровнем глюкозы и холестерина в крови, артериальным давлением.
5) Прием лекарственных препаратов строго по назначению врача
4) Регулярные медицинские обследования. Только при ежегодном прохождении диспансеризации и профилактических медицинских осмотров можно выявить сахарный диабет на ранней стадии и получить консультацию по изменению образа жизни.
Будьте здоровы!
ГУЗ ЯО Гаврилов — Ямская ЦРБ
28 октября — 03 ноября – Неделя борьбы с инсультом
Ежегодно 29 октября отмечается Всемирный День борьбы с инсультом. Этот день был установлен Всемирной организацией по борьбе с инсультом в 2006 году с целью призыва к срочным активным действиям в борьбе против этого заболевания.
Инсульт может случиться у любого человека в любом возрасте.
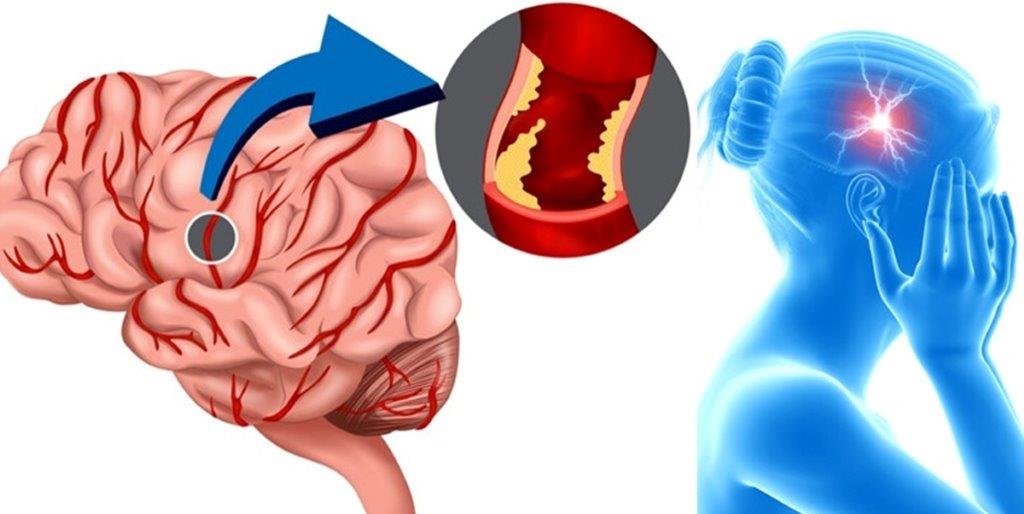
Инсульт – это состояние, при котором в результате прекращения поступления крови в головной мозг из-за закупорки артерии или излития крови через разрыв стенки сосуда происходит повреждение или гибель нервных клеток. Это быстро развивающееся нарушение мозгового кровообращения, с одновременным повреждением ткани мозга и расстройством его функций. Клетки мозга начинают умирать в считанные минуты. Это может привести к инвалидности и, возможно, смерти.
Этот недуг и по сей день остается одной из главных причин смерти и инвалидности как в мире, так и в России. По данным ВОЗ, в результате инсульта умирают 6,7 миллиона человек в год во всем мире. На сосудистые заболевания приходится более половины смертей, причем, если недавно инсульт встречался, в основном, у пациентов старше 55-60 лет, то в настоящее время около трети случаев приходится на людей в трудоспособном возрасте 30-40 лет.
В России смертность от инсульта — одна из самых высоких в мире. На ее долю приходится 175 смертей на каждые 100 тысяч человек. По данным Национального регистра инсульта 31% людей, перенесших эту болезнь, нуждаются в посторонней помощи, 20% не могут самостоятельно ходить и лишь 8% выживших больных могут вернуться к прежней работе.
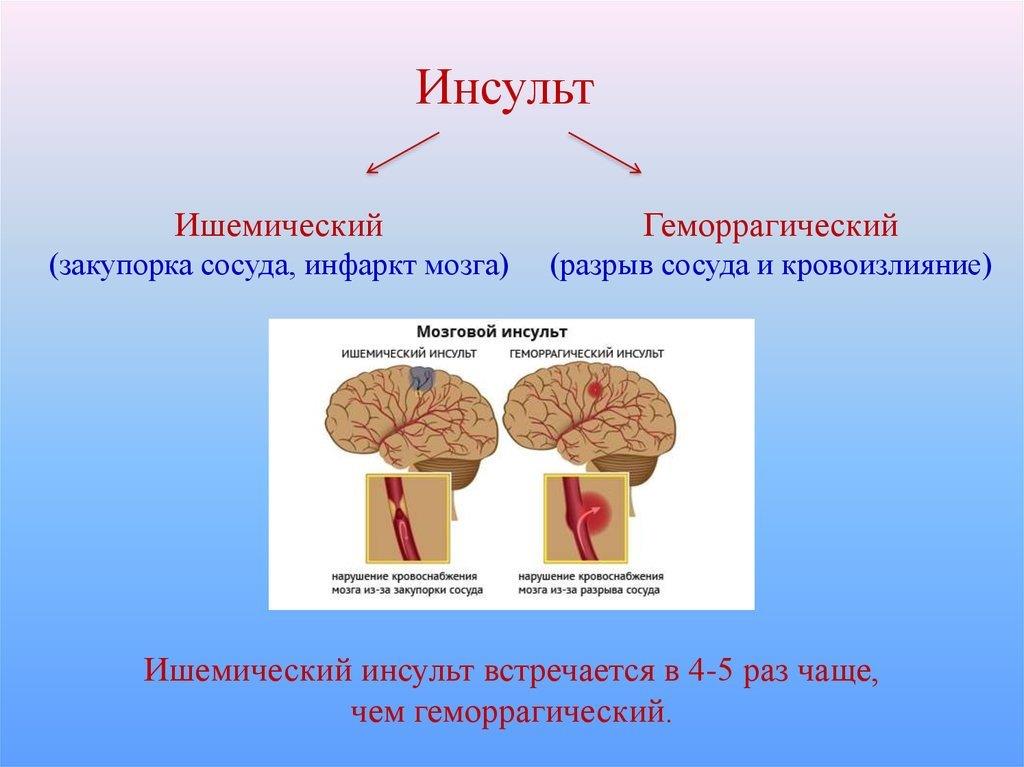
Различают ишемический и геморрагический инсульты:
- При ишемическом инсульте кровотоку мешает тромб, происходит закупорка сосуда головного мозга. Этот инсульт встречается в 85% случаев.
- При геморрагическом инсульте происходит разрыв кровеносного сосуда, снабжающего головной мозг и кровоизлияние.
Факторы риска:
— Пожилой возраст (особенно после 65 лет);
— Артериальная гипертензия (повышение давления на 7,5 мм. рт. ст. увеличивает риск возникновения ишемического инсульта вдвое);
— Повышенный уровень холестерина в крови;
— Атеросклероз;
— Курение и злоупотребление алкоголем;
— Хронический стресс;
— Сахарный диабет;
— Низкий уровень физической активности;
— Ожирение;
— Перенесенные и существующие заболевания сердца, особенно мерцательная аритмия, сочетание мерцательной аритмии с инфарктом миокарда.
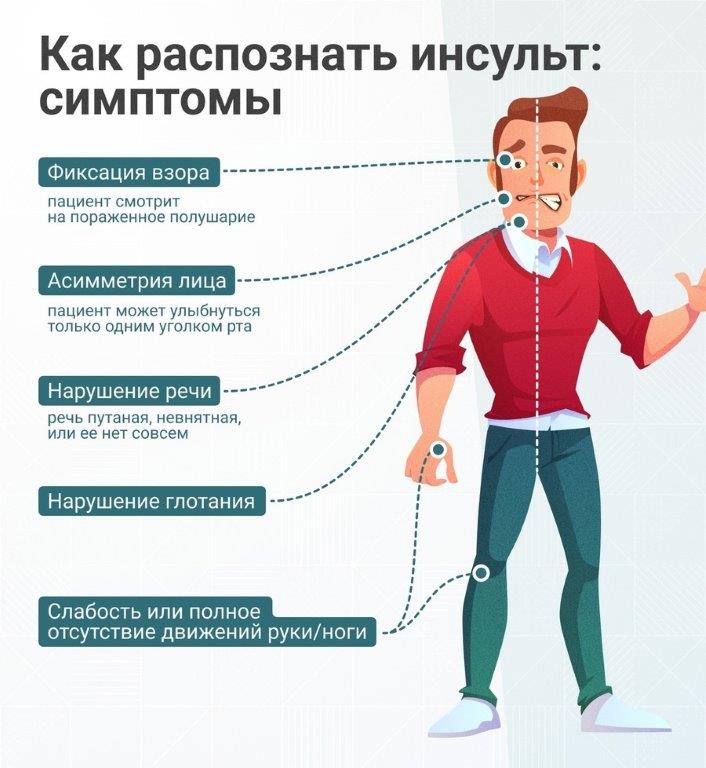
Признаки инсульта:
— Головокружение, потеря равновесия и координации движения;
— Проблемы с речью (невнятная речь, нечеткое произношение) и непонимание обращенных к человеку слов.
— Нарушение глотания;
— Онемение, слабость или паралич одной стороны тела.
— Потемнение в глазах, двоение предметов ли их размытие.
— Внезапная сильная головная боль.
У части людей некоторые из симптомов возникают и длятся недолго – от нескольких минут до часа, они могут пройти самостоятельно. В основе этого явления временное прекращение кровотока по мозговой артерии. Подобное состояние врачи называют транзиторной ишемической атакой.
При возникновении подозрений на инсульт необходимо срочно вызвать бригаду скорой медицинской помощи по телефону 103 или 112 с любого сотового оператора. Экстренность госпитализации и начала терапии обусловлена наличием, так называемого терапевтического окна (4,0 – 4,5 часа), лечение в пределах которого может свести к минимуму или вовсе устранить последствия этого заболевания.
До приезда специалистов следует:
— уложить больного на высокие подушки;
— открыть форточку или окно, снять тесную одежду, расстегнуть воротничок рубашки, тугой ремень или пояс;
— измерить артериальное давление. Если оно повышено, дать лекарство, которое больной обычно принимает в таких случаях или хотя бы просто опустить ноги пострадавшего в умеренно горячую воду. Не стоит значительно снижать давление! Оптимально – 10-15 мм ртутного столба, не больше.
Инсульта можно избежать, если вести здоровый образ жизни и проводить профилактические мероприятия. Профилактика инсульта базируется на основных принципах здорового образа жизни:
-Знать и контролировать свое артериальное давление;
-Не курить и не злоупотреблять алкоголем;
— Сократить потребление соли (не более 5 г. в сутки), отказаться от консервантов и полуфабрикатов, которые содержат соль в избыточном количестве.
— Соблюдать основные принципы здорового питания: есть больше овощей и фруктов, отказаться от сахара и насыщенных животных жиров.
— Контролировать уровень глюкозы и холестерина в крови;
— Регулярные занятия спортом;
— Полноценный нормальный сон;
-Соблюдайте режим труда и отдыха;
— Ежегодно проходите диспансеризацию и профилактические медицинские осмотры по месту жительства.
Берегите себя и будьте здоровы!
ГУЗ ЯО Гаврилов – Ямская ЦРБ