14 июля – 20 июля — Неделя профилактики инфекций, передающихся половым путем
14 июля – 20 июля — Неделя профилактики инфекций, передающихся половым путем
Министерство здравоохранения Российской Федерации с 14 июля по 20 июля объявило Неделей профилактики инфекций, передающихся половым путем (ИППП).
Под термином ИППП понимают инфекционные заболевания, наиболее частым путем заражения которых является половой контакт. В настоящее время количество возбудителей, вызывающих ИППП более 30. Это бактерии, вирусы, паразиты. Из них 8 встречаются наиболее часто. Из 8 – 4 инфекции – сифилис, гонорея, хламидиоз и трихомониаз — сегодня поддаются лечению, а 4 – гепатит В, вирус простого гепатита, ВИЧ и вирус папилломы человека (ВПЧ) – являются неизлечимыми. Часто происходит заражение сразу несколькими возбудителями
Источником заражения ИППП является больной человек.
Заразиться ИППП можно во время незащищенного полового контакта. Но есть и другие пути передачи: некоторые ИППП передаются от матери к ребенку во время беременности, родов и грудного вскармливания. Часть инфекций, например, ВИЧ, гепатит В передаются еще и через зараженную кровь, например, во время маникюра нестерильными инструментами или при применении общих бритв.
ЗППП в последние годы стали более распространенными, отчасти из-за того, что люди начинают вести половую жизнь в более молодом возрасте, имеют несколько партнеров и не используют методы профилактики для того, чтобы снизить вероятность заражения.
Несмотря на большое количество возбудителей, вызывающих ИППП, все эти заболевания имеют общие характеристики:
- Скрытый период – от момента проникновения возбудителя в организм до появления каких-либо признаков заболевания может пройти от 3 дней до 6 месяцев.
- Часто протекают без каких-либо проявлений у заболевшего человека (особенно часто такое встречается у женщин) и случайно выявляются при обследовании (например, при сдаче крови на медосмотре выявляется сифилис).
- Самостоятельно не излечиваются (как, например, ОРВИ), а без лечения происходит хронизация процесса, развиваются осложнения.
- Инфицированные пациенты, даже если у них нет никаких проявлений, являются высоко заразными для окружающих. Поэтому необходимо обязательное обследование и лечение половых партнеров.
- Сходность клинических проявлений различных ИППП, что требует обязательного подтверждения диагноза лабораторными тестами до назначения лечения.
- Иммунитет после лечения не формируется даже к тому заболеванию, которым переболел человек Исключение – существуют прививки от вируса папилломы человека (вызывает рак шейки матки в 90% случаев) и вируса гепатита В (вызывает гепатит и рак печени).
В связи с тем, что путь заражения одинаков для всех ЗППП, человек нередко заражается сразу несколькими патогенными микроорганизмами. Статистические данные свидетельствуют о том, что почти 50% при однократном половом акте заражаются гонореей и хламидиозом.
Наиболее распространенные ЗППП.
Хламидиоз является наиболее распространенной излечимой бактериальной инфекцией из группы ЗППП. Инфекция поражает шейку матки у женщин, а у мужчин происходит поражение уретры.
У многих женщин хламидиоз протекает бессимптомно. Симптомы: боль во время полового акта и выделения из влагалища или полового члена. Хламидиоз может приводить к развитию бесплодия, блокируя функционирование репродуктивных органов у мужчин и женщин. Использование презервативов может предотвратить заражение этой инфекцией.
Гонорея является одним распространенным бактериальным ЗППП. Это заболевание часто поражает аналогичные органы, что и хламидии, и имеют аналогичные долгосрочные последствия.
При наличии гонорее у пациента могут быть такие симптомы, как жжение при мочеиспускании или выделения (белого, желтого или зеленого цвета) из полового члена или влагалища. У многих женщин гонорея протекает без симптомов.
По статистическим данным почти половина новых пациентов с гонореей находятся в возрасте от 15 до 24 лет. В последние годы растет устойчивость гонореи к антибиотикам, поэтому, лечение не всегда бывает эффективно.
Микоплазма гениталиум является одной из ведущих причин основной инфекции шейки матки. Микоплазма также вызывает воспаление уретры у мужчин.
В большинстве случаев заболевание протекает бессимптомно и были сложности с идентификацией инфекции. Новые технологии и микробиологические исследования позволяют вовремя диагностировать заболевание. Это позволяет предотвратить развитие долгосрочных проблем со здоровьем, например, таких как бесплодие, связанное с воспалительными заболеваниями органов малого таза.
Трихомониоз является наиболее распространенной невирусной ИППП во всем мире. Заболевание поражает больше женщин, чем мужчин. Эта инфекция может напоминать дрожжевую инфекцию или бактериальный вагиноз, так как симптомы имеют схожесть. Симптомы: выделения пенистого характера, сильный запах, боль во время полового акта, раздражение, зуд. Если у пациента диагностировали это заболевание, необходимо убедиться, что партнер получает лечение, так как он может заново заразить.
Вирус папилломы человека (ВПЧ) может быть фактически самым распространенным типом ЗППП. До появления вакцины от ВПЧ проводились исследования, которые показали, что у 75% людей с активной половой жизнью в какой – то момент жизни было заражение ВПЧ.
ВПЧ нередко называют «вирусом, вызывающим рак шейки матки», но не все виды ВПЧ участвуют в развитии рака. С ВПЧ связано развитие рака полового члена и анального рака. Другие разновидности вируса вызывают бородавки, в том числе, и генитальные.
Лекарства от ВПЧ нет, лечение симптоматическое.
Герпес – это ИППП, вызываемое вирусом. Герпес не лечится. Но его симптомы можно лечить противовирусными препаратами. Передача вируса от человека человеку возможна, даже если у носителя нет язв или других симптомов. Риск передачи вируса снижается при использовании презерватива. Тем не менее, человек может заразиться и без полового контакта при контакте «кожа к коже».
Бактериальный вагиноз – это патологическое состояние, при котором бактерии, находящиеся во влагалище, замещаются другими бактериями, что приводит к появлению таких симптомов, как зуд и жжение, выделений белого или серого цвета. Прием антибиотиков не гарантирует, что состояние не может появиться снова. Бактериальный вагиноз увеличивает риск заражения ВИЧ, воспалительными заболеваниями органов малого таза, преждевременных родов.
Мягкий шанкр – заболевание вызывается бактерией. Мягкий шанкр повышает риск заражения ВИЧ-инфекцией. Язвы при мягком шанкре часто больше, чем язвы, вызванные сифилисом. Они могут быть и более болезненными.
Уреплазмоз является уникальной инфекцией. Она может присутствовать у здоровых людей, но не вызывать симптомов и не требует лечения. В тоже время, она может передаваться половым путем и является оппортунистической инфекцией.
Наиболее частые симптомы заболеваний, передающихся половым путем.
К симптомам заболеваний, передающихся половым путем, относятся:
— Выделения из полового члена или влагалища;
— Язвы или бородавки в области наружных половых органов;
— Частое и болезненное мочеиспускание;
— Покраснение и зуд в области гениталий;
— Неприятный запах;
— Зуд и болезненность в анальной зоне;
— Боль в низу живота;
— Жар, болезненные волдыри на половом члене; уретрит; инфекции прямой кишки, диарея, болезненные лимфатические узлы, рвота, боли в суставах.
Диагностика и лечение ЗППП
Диагностика ЗППП основана на жалобах и симптомах пациента; лабораторной диагностики: микроскопических анализов биологических жидкостей, специальных анализов крови.
Лечение ЗППП зависит от инфекционного агента. При некоторых ЗППП назначают антибиотики перорально или в виде инъекций, при других назначают специальные крема. При наличии осложнений может быть назначена физиотерапия.
Профилактика ЗППП.
Лучший способ предотвратить ЗППП – избегать половых контактов с незнакомыми людьми. Можно снизить риск развития ЗППП следующими способами:
— Отказ от случайных половых связей;
— Крепкие семейные отношения;
— Откладывать сексуальные отношения как можно дольше. Чем моложе люди, когда они начинают половую жизнь, тем выше риск заражения ЗППП. Риск заражения увеличивается с увеличением количества сексуальных партнеров.
— Использование латексных презервативов. Презервативы только на 90% эффективны в предотвращении ЗППП.
— Регулярно проходить медицинские осмотры, даже если нет симптомов ЗППП.
— Вакцины против ВПЧ доступны и эффективны.
Будьте здоровы!
ГУЗ ЯО Гаврилов – Ямская ЦРБ
Июль – месяц здорового питания
В 2025 году июль посвящен теме здорового питания, его слоган «Питайтесь грамотно!».
Питание – один из наиболее важных аспектов здорового образа жизни. В организме человека нет ни одного органа и системы, нормальная работа которых не зависела бы от питания. Научно доказана связь между лишним весом и развитием хронических неинфекционных заболеваний, в том числе сердечно — сосудистых и некоторых онкологических. Только 30% проблем с весом вызваны генетическими сбоями, приобретенными или врожденными болезнями, экологией. В основном развитие ожирения связано с неправильным, несбалансированным питанием.
По данным Всемирной организации здравоохранения человечество переедает крахмалсодержащих продуктов (хлеба, картофеля) на 10%, сахара – на 30-35%, недоедает мяса — на 25%, овощей и фруктов – на 45-50%. По данным Роспотребнадзора, в России избыточный вес есть у 60% женщин и 47,6% мужчин старше 30 лет.
Здоровое питание обеспечивает защиту от неинфекционных заболеваний, включая диабет, болезни сердца, инсульт и рак. Вместе с тем, рост производства переработанных продуктов, быстрая урбанизация и изменяющийся образ жизни привели к сдвигу в моделях питания. В настоящее время люди потребляют большое количество калорий, жиров, свободных сахаров и соли и не потребляют достаточно фруктов, овощей и других видов клетчатки. Основные принципы здорового питания остаются одинаковыми.
Здоровое питание – это не просто диета, это образ жизни, в основе которого 12 принципов правильного питания:
- Частота. Одно из главных правил правильного питания – необходимо есть несколько раз в день, желательно, не менее 3-5 раз, но небольшими порциями и в одно и тоже время.
- Разнообразие. Питание должно быть разнообразным. Количество жирной, жареной, острой и кислой пищи придется ограничить. Человеческому организму для нормального функционирования нужно огромное количество органических и минеральных веществ, и они обязательно должны присутствовать в рационе.
- Постепенность. Сразу отказаться от привычного режима питания сложно, поэтому нужно включать «здоровые» продукты в рацион постепенно. Желательно приобрести пароварку. Она сохранит все полезные вещества, содержащиеся в продуктах, при этом ограничит вас от жиров. Следует сократить потребление соли и сахара.
- Энергетический баланс. Еда должна восполнять энергетические затраты человека. Изучите таблицу калорийности продуктов, и посчитайте свои энергозатраты за день.
- Завтрак обязателен. Он должен быть полноценным и разнообразным, кофе и бутербродов с сыром явно недостаточно. Наилучший вариант: овсяная или гречневая каши. Что кому по вкусу. Если с утра времени нет, да и некому готовить, можно перекусить бананом, яблоком или йогуртом. Хорошо съесть яйцо всмятку или омлет и вместо кофе выпить чашку свежезаваренного чая (лучше зеленого и, разумеется, без сахара).
- Питайтесь по графику. На работу / на учебу можно захватить пшеничный хлебец, батончик с мюсли, смесь сухофруктов с орехами, яблоко или кусочек сыра. Все это поможет продержаться до обеда в хорошем расположении духа. Тем, кто работает в ночную смену, от приема пищи отказываться нельзя, при этом обязательно надо съесть что-нибудь сладкое (глюкоза поможет организму справиться со стрессовой ситуацией и подпитает засыпающую нервную систему)
- Сладкое – не значит полезное. Любителям сладкого посоветуем не злоупотреблять тортами и пирожными с кремом, большим количеством шоколада. Полезен свежий творог с фруктами или ягодами, мармелад, мед. Десерты вопреки устоявшемуся мнению лучше съесть перед основным приемом пищи – это поможет понизить аппетит и убережет от переедания. Фрукты, съеденные в конце плотного обеда или ужина, слишком долго перевариваются и теряют все полезные вещества. Лучше баловать себя яблоком, апельсином или бананом между приемами пищи, или прямо перед едой.
- Не забывайте о генах. Подбирая продукты, попробуйте углубиться в генеалогию семьи. Например, если ваши предки с Севера, то рыба и мясные блюда присутствуют в вашей системе питания, а вот экзотическим фруктам вход заказан. Возможно, гены еще не успели «привыкнуть» к такому виду пищи. .
- Фрукты и овощи необходимы. Это одна из основ правильного питания. Они обязательно должны присутствовать в вашем рационе. В них содержатся столь необходимые нашему организму пищевые волокна и витамины. Недостаток фруктов в рационе может стать причиной усиленной жажды (приходится много пить, повышается нагрузка на сердце и почки) и необходимости принимать «баночные» витамины, которые значительно отличаются от природных аналогов. Но не стоит питаться целыми днями одними фруктами и салатами, поскольку это ведет к расстройству желудка и другим проблемам, связанным с процессом пищеварения.
- Дозируйте жиры. Не отказывайтесь от пищи, содержащей жиры, но давайте предпочтение жирам растительного происхождения.
- Самое главное, соблюдайте умеренность во всем. Здоровье – в ваших руках, вернее, в вашей тарелке здорового питания.
Еда – один из важнейших факторов, оказывающих влияние на умственную и физическую активность. Питание и здоровье человека всегда будут тесно связаны друг с другом.
Диетологи рекомендуют пользоваться специально разработанной пирамидой питания, состоящей из отдельных продуктов, которые будут поддерживать жизнедеятельность и не вредят организму.
В низу пирамиды находятся самые полезные цельнозерновые продукты, а значит, их в вашем рационе питания должно быть больше всего. Затем идут овощи и фрукты, а на следующем уровне разместились мясные и бобовые продукты. Ближе к вершине находятся молочные продукты, а самый пик – жиры и сладости, количество которых нужно свести к минимуму. Придерживаясь такого сбалансированного питания, человек получает все необходимые вещества для организма.
Еда – это не просто удовольствие. Еда нужна для жизни, любое съеденное блюдо поставляет в организм энергию и вещества для поддержания нормальной жизнедеятельности и здоровья.
Будьте здоровы.
ГУЗ ЯО Гаврилов – Ямская ЦРБ
Единовременная выплата при постановке на учет по беременности
С 1 января 2025 года на территории Ярославской области вступают в силу новые меры социальной поддержки, направленные на поддержку семей с детьми. В рамках этих мер предусмотрена единовременная выплата при постановке на учет по беременности, которая составляет 100 тысяч рублей. Выплата будет назначаться женщинам, срок беременности которых составляет не менее 12 недель, и которые встали на учет в медицинских учреждениях, обучаясь по основным образовательным программам очной формы.
Кроме того, многодетные семьи могут рассчитывать на компенсацию 50% стоимости обучения одного из детей в профессиональных и высших образовательных организациях, расположенных на территории области. Эта компенсация доступна родителям или опекунам, а также детям в возрасте от 18 до 23 лет.
Предоставление указанных выплат осуществляет ГКУ ЯО «Единый центр социальных выплат Ярославской области», контактный телефон: (4852) 74-52-21,74-41-48 (https://vk.com/ecsv76).
Также в рамках нового национального проекта «Семья» в апреле 2025 года открылись 24 социальные пункта проката предметов первой необходимости для новорожденных. В этих пунктах семьи смогут безвозмездно получить во временное пользование необходимые вещи для своих малышей – от автокресел до прогулочных колясок и пеленальных столиков. Воспользоваться данной услугой могут семьи, имеющие детей в возрасте до 1,5 года, из числа студенческих семей, в которых один или оба супруга обучаются по очной форме обучения в образовательных организациях, реализующих образовательные программы среднего профессионального образования или высшего образования, молодых семей, в которых возраст каждого из супругов либо одного родителя в неполной семье на день обращения за социальной услугой не превышает 35 лет, одиноких матерей, не состоящих в браке, малообеспеченных семей с детьми, семей с детьми-инвалидами, семей, в которых оба родителя, состоящие в браке, или единственный родитель в неполной семье имеют инвалидность, многодетных семей, семей, в которых родитель является участником специальной военной операции. За дополнительной информацией можно обращаться в Комплексный центр социального обслуживания по месту жительства
Профилактические материалы о наиболее значимых методах совершения преступных посягательств в рассматриваемой сфере и методах защиты от них
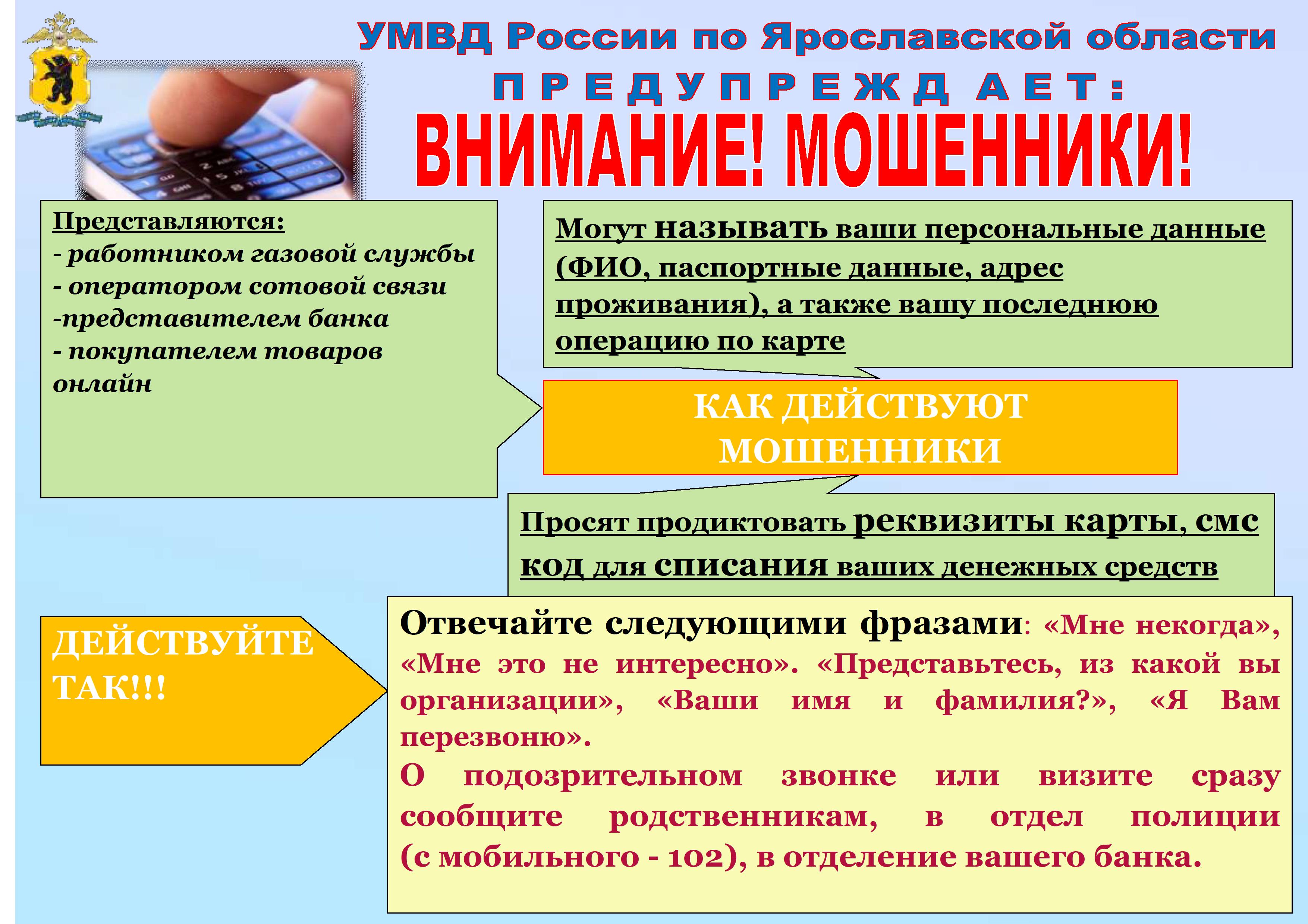
За истекший период 2025 года на территории Ярославской области имеются факты регистрации преступлений, связанных с хищением денежных средств граждан, совершенных с использованием информационно телекоммуникационных технологий и методов социальной инженерии.
В ходе ежедневного анализа оперативной обстановки установлено, что нередко жертвами мошенников становятся граждане, являющиеся сотрудниками региональных подразделений Министерства здравоохранения и медицинских организаций, а также граждане, проходящие обследование и находящиеся на излечении в медицинских учреждениях.
В условиях трансформации преступности одной из приоритетных задач государства является обеспечение защиты граждан от преступных посягательств, совершаемых с использованием информационно телекоммуникационных технологий.
Предоставляем профилактические материалы о наиболее значимых методах совершения преступных посягательств в рассматриваемой сфере и методах защиты от них.
2-8 июня – Неделя сохранения здоровья детей
Здоровье и благополучие детей – главная забота семьи, государства и общества в целом, так как дети в будущем определяют благополучие страны. Согласно уставу Всемирной организации здравоохранения, «Здоровье – это не отсутствие болезни или физических недостатков, а состояние полного физического, душевного и социального благополучия». Факторы, влияющие на здоровье ребенка, — это генетическая предрасположенность, здоровья будущих родителей (употребление лекарственных препаратов, алкоголя), течение беременности, родов, вид вскармливания (грудное, искусственное), условия проживания, питания и др.
Многолетний анализ состояния российских детей свидетельствует о его ухудшении, что послужило основанием для выбора приоритетных направлений государственной политики в области охраны и укрепления здоровья, формирования у детей здорового образа жизни. Главными составляющим здорового образа жизни являются: распорядок дня, свежий воздух, двигательная активность, здоровое питание, психическое и эмоциональное состояние. В структуре первичной заболеваемости детей 0-14 лет произошли существенные изменения. Среди неблагоприятных тенденций отмечено увеличение распространенности заболеваемости глаз, травм, рост заболеваемости злокачественными новообразованиями, ожирением, сахарным диабетом.
Сегодня вопросами сохранения и укрепления здоровья людей в России уделяется особое внимание, и они включены в приоритетный национальный проект «Здоровье». Одним из главных факторов процветания нации является здоровая семья, где формируются полезные привычки и отвергаются вредные. Первые впечатления у ребенка черпаются из домашнего быта. Ребенок видит, воспринимает, старается подражать, и это действие у него закрепляется независимо от его неокрепшей воли. Выработанные с годами в семье привычки, образ жизни, отношение к своему здоровью и здоровью окружающих переносится ребенком во взрослую жизнь и во вновь созданную семью. Если взрослые научат детей с самого раннего возраста ценить, беречь и укреплять свое здоровье, если они будут личным примером демонстрировать здоровый образ жизни, то только в этом случае можно надеяться, что будущее поколение будет более здоровым и развитым не только личностно, интеллектуально, духовно, но и физически.
Помимо государства, большая роль отводится медицинским учреждениям первичного звена, где идет наблюдение за состоянием и здоровьем детей, а также проводятся профилактические мероприятия, направленные на его укрепление. Разработаны целые программы профилактических осмотров, где включены обследования и консультации узких специалистов в зависимости от возраста. В нашей стране действует национальный календарь прививок, который дает возможность защитить детей от вакциноуправляемых инфекций.
Дети и подростки должны уделять физической активности не менее 60-ти минут в день. Конечно, это не значит, что ребенок должен ходить в спортивную секцию каждый день, достаточно пойти с ребенком на пешую прогулку, поиграть в любые подвижные игры. Задача взрослых – заложить основы здорового образа жизни, используя различные формы работы, развивая у ребенка выносливость, стойкость, защитные силы организма.
Двигательная активность:
Большое влияние на здоровье подрастающего поколения оказывает физическая нагрузка: утренняя зарядка, уроки физической культуры, подвижные игры. Это стимулирует правильное развитие не только костно-мышечной системы, но и всего организма в целом, что является профилактикой многих хронических неинфекционных заболеваний, которые в последнее время прогрессируют в детском возрасте.
Режим дня.
Режим дня ребенка строится с учетом его возраста и индивидуальных качеств, Очень важно приучить ребенка просыпаться и засыпать, есть, играть, гулять, трудиться в одно и тоже время. Уделять внимание полноценному сну (своевременное засыпание – не позднее 21.00-22.00, минимальная длительность сна 8-10 часов). Ограничить время пребывания у телевизора, компьютера (не более 40 мин -1 час).
Прогулки на свежем воздухе.
Ежедневные прогулки на свежем воздухе благотворно влияют на организм. Гулять нужно в любую погоду. Полезно быть в местах, где много зелени, деревьев и цветов. Кислород просто необходим развивающемуся детскому мозгу – недостаток кислорода приводит к значительному снижению деятельности. Нехватка кислорода приводит к быстрой утомляемости и истощаемости. Для хорошего самочувствия и успешной деятельности необходимо пребывание на открытом свежем воздухе и в проветренном помещении, обязательна двигательная активность на свежем воздухе – минимум два часа в день.
Занятия физкультурой.
Систематические занятия физкультурой очень полезны для здоровья. Они укрепляют не только физическое здоровье, но и психику ребенка, позитивно влияют на его характер. Они способствуют развитию волевых качеств, уверенности в себе, ответственности, умению дружить. Главное, чтобы выбранный вид физической культуры нравился ребенку.
Закаливание. Детский организм должен адоптироваться к внешнему миру. Чтобы уменьшить воздействие микробов и вирусов, ему можно помочь простым известным способом – закаливанием. Для этого совсем не обязательно с первых дней рождения начинать обливать малыша холодной водой. Можно выбрать любой подходящий для вашего ребенка вид водных процедур либо чередовать разные виды:
— контрастный душ, контрастные ванны для рук и ног (3-7 контрастов, начиная с теплой или горячей и заканчивая холодной водой);
— обтирание влажным полотенцем.
Эмоциональное и психологическое состояние.
Эмоциональное состояние детей во многом определяется психологической атмосферой в семье. В будущем оно отразится и на их здоровье. Основными причинами многих детских болезней являются отрицательные эмоции, переживания и стрессы, переутомление семейные неурядицы. В комфортной ситуации развитие ребенка идет быстрее и гармоничнее. Он «впитывает» в себя все позитивное, что его окружает, и это делает его сильным, счастливым и уверенным в себе человеком. Никогда не отказывайте ребенку в общении! Позитивно общаясь с ребенком, вы заряжаете его энергией.
Личная гигиена.
Правильный уход за своим телом избавляет от множества проблем со здоровьем. Вовремя удаленные с тела частицы пота, пыли и грязи – это снижение риска заболеваний. Дети, которые моют руки с мылом – реже болеют инфекционными заболеваниями. Поддержание чистоты в доме способствует снижению распространения инфекции.
Прививки.
Дети подвержены риску заражения различными инфекционными заболеваниями, такими как инфекции верхних дыхательных путей, грипп, вирусные гепатиты и т.д. Тщательное следование календарю прививок обеспечивает ребенку своевременно выработанный иммунитет против инфекционных заболеваний. Обратитесь к врачу, чтобы узнать, какие прививки рекомендуются вашему ребенку согласно возрасту.
Профилактический медицинский осмотр и диспансеризация.
Рациональное питание.
Правильное сочетание белков, жиров, углеводов, витаминов и микроэлементов – источник новой энергии и строительного материала для растущего организма ребенка. В рационе ребенка преимущественно должны присутствовать овощи с низким содержание крахмала: огурцы, помидоры, капуста и морковь. Мясо – незаменимый продукт для получения белка (основного строительного материала тела человека). Это может быть говядина, индейка или свинина, главное — исключить из рациона ребенка соевое мясо.
Питание по режиму – вырабатывайте у ребенка привычку питаться в строго определенные часы. Включайте в рацион ребенка богатые витаминами и минеральными веществами продукты, особенно в весенний период.
Укрепление здоровья ребенка – это не периодические мероприятия, а идеология воспитания, поведенческая база, которая остается с человеком на всю жизнь.
Будьте здоровы!
ГУЗ ЯО Гаврилов – Ямская ЦРБ
Июнь – месяц отказа от табака
В соответствии с приказом Министерства здравоохранения Ярославской области от 15.12.2023 г. № 1516 «О реализации проекта «Здоровая Ярославия», июнь 2025 г. проходит под девизом – месяц отказа от табака, его слоган – «Лето без табачного дыма!».
Всемирный день без табака отмечается 31 мая. Ежегодно событие информирует общественность об опасностях употребления табака.
Табачная эпидемия является одной из наиболее серьезных угроз для здоровья населения, когда-либо возникавших в мире. Содержащийся в табаке никотин вызывает сильную зависимость, а употребление табака является одним из основных факторов риска развития сердечно- сосудистых и респираторных заболеваний, более 20 различных видов или подвидов рака и многих других заболеваний, приводящих к инвалидности.
Как только никотин попадает в организм, он быстро распространяется с током крови ко всем органам и системам, и преодолевает гематоэнцефалический барьер (защитный барьер между головным мозгом и кровью). В среднем достаточно около 7 секунд после вдыхания табачного дыма, чтобы никотин достиг мозга. Период полувыведения никотина составляет около двух часов.
Табак причиняет ущерб здоровью в любом виде, и безопасной дозы табака не существует.
Наиболее распространенной формой употребления табака в мире является курение сигарет.
К другим видам табачных изделий относятся кальянный табак, сигареты, сигареллы, нагреваемый табак, самокруточный табак, изделия из бездымного табака.
Электронные системы доставки никотина и электронные системы доставки продуктов, не являющихся никотином, известные как «электронные сигареты», не содержат табака, вредны для здоровья. Всемирная организация здравоохранения (далее – ВОЗ) отметила, что электронные сигареты не доказали свою эффективность в борьбе с табакокурением, но при этом привели к росту курения среди молодежи. ВОЗ выступает за «скорейшее принятие мер» по защите населения от вреда электронных сигарет.
Воздействие окружающего табачного дыма (пассивное курение) не меньше вредит здоровью некурящих. Курение в период беременности может быть причиной развития у грудных детей тяжелых заболеваний, которые сохраняются у них на всю жизнь. Производители табачных никотинсодержащих и аналогичных изделий для финансовой выгоды стараются сделать свою продукцию более привлекательной, используя различные приемы. Именно эту тему выбрала ВОЗ в этом году для снижения спроса на данные изделия у населения. Тема Всемирного дня без табака 2025 года – «Разоблачим уловки манипуляторов!».
Привлекательная продукция может подтолкнуть к раннему началу курения или употребления никотинсодержащих изделий, что влечет за собой потенциальное развитие пожизненной зависимости с плачевными последствиями для здоровья.
В России активные меры по борьбе с курением начались 20 лет назад. В 2001 году был принят ФЗ «Об ограничении курения табака». В 2013 году принят новый ФЗ «Об охране здоровья граждан от воздействия окружающего табачного дыма и последствий потребления табака», согласно которому запрещено курение в общественных местах, реклама табака, запрещена продажа табачных изделий на расстоянии менее 100 метров от общественных учреждений, продажа сигарет детям.
Очень важной мерой в борьбе с табакокурением является не только лечение зависимых людей, но и профилактика никотиновой зависимости среди детей и подростков.
В каком бы возрасте, после какого бы стажа курения не возникло желание расстаться с сигаретой, нужно помнить, что это желание может осуществиться при соблюдении правил здорового образа жизни. Изменения в организме после отказа от курения глобальны, но в силах каждого человека уменьшить риск заболеть эмфиземой, раком легких или атеросклерозом.
Будьте здоровы!
ГУЗ ЯО Гаврилов – Ямская ЦРБ
Неделя отказа от табака в честь Всемирного дня без табака 31 мая
26 мая – 01 июня 2025 года проходит Неделя отказа от табака в честь Всемирного дня без табака 31 мая.
Всемирный день без табака был утвержден Всемирной Организацией Здравоохранения в конце прошлого века и ежегодно отмечается в последний день весны 31 мая. Акция направлена на привлечение внимания мировой общественности к проблеме табачной эпидемии.
Согласно статистике Всемирной организации здравоохранения табакокурение является причиной 7 000 000 смертей ежегодно. По данным ВОЗ курение является причиной 85% смертельных исходов от рака легких, бронхов, трахеи, 16% смертей от ишемической болезни сердца, 26% смертей от туберкулеза, 2% инфекций нижних дыхательных путей. Неприглядная картина в этой области складывается в России. У нас курит около 20% женщин, заядлыми курильщиками являются более 50-60% мужчин. Наша страна заняла четвертое место среди стран, в которых табак уносит максимальное число жизней, уступив Китаю, Индии и США.
Курение табака приводит к зависимости. У курильщиков достаточно быстро формируется привыкание к никотину, содержащемуся в табаке, что обуславливает сильную потребность закурить снова.
Когда человек пытается бросить курить, могут быть симптомы отмены, среди которых:
— раздражительность;
— снижение концентрации внимания;
— проблемы со сном;
— повышенный аппетит;
— мощная тяга к табаку.
В дыме табака содержится более 30 ядовитых веществ, главным из которых является никотин. Для человека смертельная доза никотина от 50 до 100 мг. Именно такая доза поступает в кровь после выкуривания 20-25 сигарет (в одной сигарете содержится примерно 6-8 мг никотина, из которых 3-4 мг попадает в кровь).
Помимо никотина в табачном дыму обнаруживается ряд других опасных химических веществ, таких как смолы, радиоактивный полоний, мышьяк, свинец, висмут, аммиак, органические кислоты.
Многое курильщики считают, что курение сигареты с фильтром безопасно, но это не так. Фильтры не обеспечивают полную защиту от вредных веществ.
Помимо самого курильщика страдают и лица, которые находятся рядом с ним – так называемые пассивные курильщики. Длительное курение приводит к заболеваниям различных органов и систем.
Курение наносит вред сердцу и кровообращению, увеличивает риск развития ишемической болезни сердца, инсульта, заболеваний периферических сосудов и цереброваскулярных заболеваний.
У курящих людей увеличивается риск развития язвы, рака желудка. Самым серьезным последствием курения для органов ротовой полости – это риск развития рака губ, языка, горла, гортани. Последствием курения может стать неприятный запах изо рта, изменение цвета эмали зубов, воспалительные заболевания десен. Курение вызывает преждевременное старение кожи на 10-20 лет.
В России активные меры по борьбе с курением начались 20 лет назад. В 2001 году был принят федеральный закон «Об ограничении курения табака». В 2013 году введен новый федеральный закон «Об охране здоровья граждан от воздействия окружающего табачного дыма и последствий потребления табака», согласно которому было запрещено курение в общественных местах, реклама табака, а также вовлечение детей в употребление табака.
Очень важной мерой в борьбе с табакокурением является не только лечение зависимых людей, но и профилактика никотиновой зависимости среди детей и подростков.
Никотиновая зависимость является серьезной проблемой, крепко связывая психику человека. На сегодняшний день существует несколько различных способов борьбы с зависимостью, которые помогут вам бросить курить. Но, несмотря на это, лучше вовсе не начинать курить, чем пытаться избавиться от этой вредной привычки.
- Не подавайте ребенку пример. Если вы курите, то ваш ребенок с огромной долей вероятности рано или поздно возьмет в руки сигарету. Поэтому вам нужно бросить пагубную привычку. Подайте ребенку позитивный пример, путем занятий спортом и физкультурой.
- Запрет табачной рекламы.
- Беседы. Нужно подробно разъяснять ребенку о негативных последствиях курения.
- Пропаганда здорового образа жизни. Пропагандируя спорт и физкультуру, вы можете уберечь подрастающее поколение от вредной зависимости.
- Запрет на продажу сигарет детям до 18 лет. Это естественная мера, которую давно приняли все страны мира.
- Запрет на курение в общественных местах. В России принят антитабачный закон.
В каком бы возрасте, после какого бы стажа курения не возникло желание расстаться с сигаретой, нужно помнить, что это желание может осуществиться при выполнении простых правил по оздоровлению образа жизни. Изменения в организме после отказа от курения глобальны, но в силах каждого человека уменьшить риск заболеть эмфиземой, раком легких или атеросклерозом.
БУДЬТЕ ЗДОРОВЫ!
ГУЗ ЯО Гаврилов – Ямская ЦРБ