Международный день детского телефона доверия
 В мае отмечается . В честь этой даты в Российской Федерации традиционно проводится широкий комплекс мероприятий, направленных на дальнейшую популяризацию деятельности телефонов доверия в среде детей, подростков и их родителей, с участием органов государственной власти, госучреждение и средств массовой информации.
В мае отмечается . В честь этой даты в Российской Федерации традиционно проводится широкий комплекс мероприятий, направленных на дальнейшую популяризацию деятельности телефонов доверия в среде детей, подростков и их родителей, с участием органов государственной власти, госучреждение и средств массовой информации.
Детский телефон доверия – это бесплатная анонимная служба экстренной психологической помощи детям и родителям по телефону.
Звонок с любого телефона по единому общероссийскому номеру 8-800-200-01-22 даёт возможность обсудить возникшую трудную жизненную ситуацию со специалистом и получить необходимую профессиональную помощь. Служба детского телефона доверия играет важную роль в выявлении и профилактике детского неблагополучия, нарушений прав детей, жестокого обращения с ними.
/Ярославский областной центр медицинской профилактики/
Предупредить туляремию (ПАМЯТКА для населения)
Туляремия — природно-очаговая инфекция. В Ярославской области природный очаг туляремии располагается в Ярославском районе, где были выделены 6 культур возбудителя туляремии Francisella Tularensis из воды реки Пахма в д. Иванова-Кошевники (мелиорационная канава), д. Мордвиново, реки Шиголость в д. Язвинцево, д. Федорино, д. Думнино, д. Романцево-ручьи.
Случаи заболевания туляремией людей в последние годы в Ярославской области не регистрировались.
Возбудитель туляремии характеризуется высокой устойчивостью в окружающей среде, особенно, при низких температурах и высокой влажности (выживает при −30° C, сохраняется во льду до 10 месяцев, в мороженом мясе до 3 месяцев), менее устойчив к высыханию (в шкурках павших от туляремии грызунов сохраняется до 1,5 месяцев при комнатной температуре и до 1 недели при температуре 30° C). Остается жизнеспособным в речной воде при температуре 10° C до 9 месяцев, в почве до 2,5-4 месяца, на зерне, соломе при температуре −5° C до 190 дней, при 8° C до 2 месяцев, при 20-30° С до 3 недель. Длительно сохраняется в молоке, сливках при низких температурах. Малоустойчив к высоким температурам (при 60° C погибает через 5-10 минут, при 100° С — в течение 1-2 минут), солнечному свету, УФ-лучам, дезинфицирующим средствам (растворы лизола, хлорамина, хлорной извести убивают его за 3-5 минут).
Источники инфекции: водяная крыса, ондатра, зайцы, все виды полевок и мышей. Эти виды животных являются основным резервуаром возбудителя туляремии в природе. Переносчиками возбудителя служат кровососущие насекомые: клещи, слепни, комары, блохи.
Пути заражения людей:
- При прямом контакте с больными животными (снятие шкур, их обработка).
- Через воду и пищевые продукты, инфицированные выделениями грызунов.
- Через укусы инфицированных кровососущих насекомых (клещи, комары, слепни и др.).
- При вдыхании инфицированной пыли при работе с сеном, соломой, зерном, овощами, уборке помещений, заселенных больными грызунами.
Чаще всего заболевания туляремией имеют место в сельско-хозяйственных районах, среди жителей городов заболевают лица, выезжающие на охоту и рыбную ловлю.
Симптомы: в преобладающем большинстве случаев заболевание начинается внезапно. Возникает озноб, температура повышается до 38-40° С. Развиваются упорная головная боль, головокружение, мышечные боли, слабость, отсутствие аппетита. Лицо больного обычно отечно, отмечается покраснение слизистых оболочек глаз, полости рта, кожи лица. В дальнейшем развивается лимфаденит – воспаление лимфатических узлов. Локализация лимфаденита зависит от формы туляремии и места первичного внедрения возбудителя в организм: слизистые ротовой полости, миндалины, слизистые оболочки глаз, кожа в области укуса кровососущего насекомого. Способ проникновения возбудителя в организм определяет основные проявления болезни:
— при проникновении через кожу на месте внедрения возбудителя развивается первичный аффект – язвочка на коже, затем развивается воспаление лимфатического узла, ближайшего к месту внедрения возбудителя;
— при проникновении через слизистую оболочку ротовой полости и миндалин появляются боли в горле, покраснение и отек миндалин, затем развивается некроз тканей миндалин, увеличиваются шейные, околоушные, подмышечные лимфоузлы;
— при попадании бактерий Fr. tularensis через инфицированные продукты питания и воду в желудочно-кишечный тракт появляется затруднение глотания (дисфагия), боли в животе, тошнота, рвота;
— если местом внедрения стала слизистая оболочка глаз, развивается конъюнктивит с эрозивно-язвенным повреждением конъюнктивы и гнойным отделяемым из глаза;
— в результате вдыхания частиц инфицированной инфицированной пыли развивается легочная форма, она протекает в форме пневмонии с частыми осложнениями в виде плеврита (воспаление плевры) и бронхоэктазов (расширение отдельных участков бронхов в результате повреждения бронхиальной стенки, приводящее к тяжелым нарушениям функции дыхания);
— генерализованная форма заболевания является самой тяжелой, развивается у ослабленных лиц и не зависит от места внедрения возбудителя. Протекает по типу общей инфекции (сепсис) с выраженным токсикозом, высокой лихорадкой, потерей сознания, бредом, сильной головной и мышечной болями.
Осложнения: вторичная туляремийная пневмония, полиартриты, перикардит, менингоэнцефалит (развиваются при генерализованной форме туляремии).
Летальные исходы случаются в 0,5% случаев.
Лечение:
Лечение пациентов с установленным диагнозом «туляремия» или при подозрении на указанное заболевание осуществляется в инфекционном стационаре. Пациенты получают антибактериальную терапию, дезинтоксикационную терапию, по показаниям проводится оперативное лечение воспалившихся лимфатических узлов.
Меры профилактики:
Неспецифическая профилактика:
Неспецифическая профилактика при туляремии включает комплекс мероприятий по дератизации (борьба с грызунами – источниками возбудителя) и дезинсекции (борьба с членистоногими насекомыми – переносчиками возбудителя).
Кроме этого необходимо:
- Защищать от грызунов колодцы, пищевые продукты.
- Не пить сырую воду из открытых источников.
- Обеспечивать непроницаемость для грызунов жилищ, погребов и др.
- Проводить санитарную очистку территорий, не допускать захламления.
- Использовать репеленты (средства защиты от укусов комаров и присасывания клещей) и защитную одежду для предотвращения заражения через кровососущих насекомых.
Специфическая профилактика:
Самая эффективная мера – это проведение иммунизации против туляремии. Прививка защищает от заболевания в течение 5 лет. Вакцинация проводится с 7-летнего возраста, повторяется каждые 5 лет.
Для личной безопасности каждый человек, проживающий в очаге туляремии, должен своевременно получить прививку против туляремии в медицинской организации по месту проживания.
При первых признаках заболевания не занимайтесь самолечением, обращайтесь за медицинской помощью.
Информация о профилактике и распознавании ОНМК (острого нарушения мозгового кровообращения)
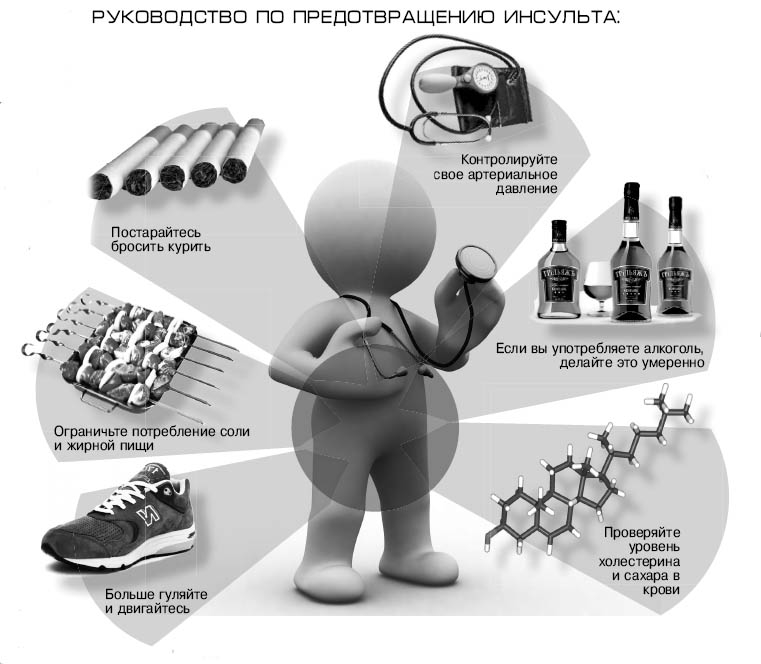
Инсульт – одно из самых частых заболеваний, приводящих к инвалидности и гибели пациентов. Инсульт может развиться в любом возрасте.
Инсульт – это внезапное нарушение кровообращения в головном мозге в результате уменьшение поступления крови в какой-либо участок головного мозга или разрыва сосуда с образованием участка кровоизлияния.
Чаще всего причиной инсульта является гипертоническая болезнь, атеросклероз сосудов головного мозга, заболевания сердца. Несмотря на разные механизмы ишемического и геморрагического инсультов, их внешние симптомы могут быть весьма схожи.
При инсульте возникает нарушение движения в половине тела (руки или ноги), асимметрия лица, речь становится нечеткой («каша во рту»), может быть нарушение чувствительности половины тела. Пациенты часто сами ощущают начало инсульта, как «онемение и покалывание» половины лица, руки или ноги.
Инсульт может начаться с головокружения, в сочетании с тошнотой и рвотой, неустойчивости при ходьбе («походка пьяного»), расстройством глотания и речи.
Инсульт часто сопровождается нарушением сознания, дыхания, сердцебиения.
Следует учитывать, что степень тяжести заболевания может быть разная, однако даже в случаях развития минимальных симптомов необходимо срочное обращение к врачу.
Последовательность действий при подозрении на инсульт
Инсульт – неотложное состояние. Нельзя ждать, пока «само пройдет» или наступит утро. В первые 3-6 ч после возникновения первых симптомов медицинская помощь наиболее эффективна. Промедление с началом лечения значительно повышает риск гибели или инвалидизации пациента. Поэтому при подозрении на инсульт следует немедленно вызвать «скорую помощь» и как можно точнее описать симптомы.
До приезда бригады скорой помощи следует уложить больного в кровать, при этом голова больного должна быть под углом 30 градусов к плоскости опоры. Одежда не должна мешать дыханию. Обязательно удалите вставные челюсти (любые предметы изо рта).
Измерьте давление. Недопустимо снижать давление до условной «нормы» (120/80 мм рт.ст.) или ниже. Резкое снижение давления приводит к быстрому росту инсульта. Для снижения АД не следует использовать такие «грубые» препараты, как адельфан и клофелин.
При возникновении тошноты и рвоты необходимо повернуть голову пациента на бок или положить его так, чтобы он не захлебнулся рвотными массами.
При возникновении судорожного припадка следует удерживать голову и конечности пациента во избежание получения травм.
При утрате сознания надо уложить больного так, чтобы обеспечить наилучшие условия для дыхания.
Диагностика инсульта
Вероятный диагноз инсульта — внезапно появляются: нарушение сознания и сочетание ниже перечисленных проявлений
- односторонняя слабость в руке и ноге
- онемение половины тела
- нарушение остроты зрения на один или оба глаза, нарушение полей зрения
- поражение черепных нервов в виде нарушение глотания, нарушения речи, асимметрии лица, двоения в глазах
- эпилептический припадок с выраженной головной болью, либо сочетанием со слабостью или онемением в конечностях с одной стороны
- головокружение с нарушением сознания, рвотой, нарушением равновесия и координации
Сомнительный диагноз инсульта:
- асимметрия лица без слабости и онемения в конечностях с другой стороны
- выраженная изолированная слабость в одной руке без нарушения сознания, речи и асимметрии лица
- эпилептический припадок без выраженной головной боли, слабости и онемения конечностей, особенно после алкогольной интоксикации
- изолированное головокружение без нарушения равновесия, координации и признаков поражения черепных нервов, без двигательных или чувствительных расстройств
О Всемирном дне борьбы с артериальной гипертонией 17 мая 2017 года

Всемирный День борьбы с артериальной гипертонией отмечается ежегодно, начиная с 2006 года, 17 мая по инициативе Всемирной антигипертензивной лиги (WHL) и Международного общества гипертонии (ISH).
Цель данного дня — повышение информированности населения о серьёзных осложнениях артериальной гипертонии, распространение информации о том, как можно предотвратить развитие этого заболевания.
В период 2013-2018 гг. тема Всемирного дня борьбы с артериальной гипертонией — «Знай цифры своего АД!».
В последние годы улучшилась диагностика и лечение артериальной гипертонии в нашей стране. Выявление гипертонии является первым шагом на пути борьбы с этой проблемой.
Основная идея акции: каждый человек должен регулярно измерять артериальное давление.
Выявление проблемы является первым шагом на пути борьбы с этим заболеванием. Эта цель может быть достигнута путём организации регулярного измерения артериального давления не только при плохом самочувствии, но и при отсутствии жалоб. Измерение артериального давления должно быть доступно не только в медицинских организациях, но и в различных общественных местах, таких как торговые центры, школы и т. д. Не измеряя артериальное давление, невозможно определить заболевание и назначить соответствующее лечение.
Необходимо помнить, что гипертония — это «тихий убийца». У гипертонии нет явных симптомов, кроме высокого артериального давления, она поражает жизненно важные органы — органы-мишени, такие как головной мозг, сердце, кровеносные сосуды, сетчатка глаз, почки.
Артериальная гипертония является одним из наиболее распространённых факторов риска развития сердечно-сосудистых заболеваний и их осложнений, таких как инфаркт миокарда и нарушение мозгового кровообращения.
В настоящее время в России около 40 % населения (более 42 млн. человек) страдают артериальной гипертонией. При этом знают о наличии у них заболевания около 37 % мужчин и 58 % женщин, а лечатся — лишь 22 % и 46 % из них. Должным образом контролируют своё давление лишь 5,7 % мужчин и 17,5 % женщин.
По последним данным рабочей группы ВОЗ, Россия по смертности от ишемической болезни сердца и инсультов, занимает одно из первых мест в Европе.
По данным национальной статистики России среди мужчин 45-74 лет 87,5 % смертей от сердечно-сосудистых заболеваний приходится на ИБС и инсульты.
В Ярославской области за последние 3 года количество больных артериальной гипертонией постоянно увеличивается: 2014 год — 86985 человек; 2015 год- 101996 человек; 2015 год- 111003 человека.
Рост заболеваемости болезнями системы кровообращения можно объяснить, с одной стороны, ростом доли пожилого населения, а с другой стороны -недостаточной эффективностью мероприятий по коррекции факторов риска развития этих заболеваний.
Артериальное давление чаще повышается у людей, злоупотребляющих солёной, жирной пищей, алкоголем, а также при стрессовых ситуациях, повышении уровня холестерина, курении, низкой физической активности, отягощенной наследственности.
Лица с повышенным давлением употребляют с пищей в 3 раза больше поваренной соли, чем люди с нормальным давлением. Выкуриваемая сигарета может вызвать подъём артериального давления на 10-30 мм рт. ст. Давление возрастает при увеличении массы тела. Лишний килограмм повышает давление на 1-3 мм рт. ст.
Многие люди подвержены стрессовым влияниям в повседневной жизни, на работе, в семье. Эти факторы способствуют повышению артериального давления, переходу болезни в тяжёлую форму.
К повышению артериального давления может привести высокий уровень холестерина в крови (более 5,0 ммоль/л).У лиц, ведущих малоподвижный образ жизни, риск развития артериальной гипертонии на 20-50 % выше, чем у тех, кто занимаются физической активностью не менее 30 минут в день (не менее 150 минут в неделю).
Риск развития осложнений артериальной гипертонии существенно повышается, если у родственников женского пола (мать, родные сестры и др.) инфаркты и инсульты были в возрасте до 65 лет, а у родственников мужского пола (отец, родные братья) в возрасте до 55 лет.
Стабильное повышение артериального давления впервые может быть выявлено в любом возрасте. У пожилых выявляется гораздо чаще, чем у молодых людей. У лиц 20-30 лет повышенное артериальное давление выявляют у каждого десятого человека, у лиц 40-50 лет — у каждого пятого. Среди людей старше 60 лет двое из трёх имеют повышенное артериальное давление. Определить, когда появляется артериальная гипертония очень сложно, практически невозможно.
Единственным способом выявления артериальной гипертонии является регулярное измерение артериального давления не только при плохом самочувствии, но и при отсутствии жалоб.
Достоверные результаты при измерении АД могут быть получены при соблюдении основных правил в отношении не только прибора для измерения АД, но также и самого пациента и окружающей его обстановки.
Правила измерения артериального давления: измерять АД желательно 2 раза в день в одно и то же время (утром и вечером) не менее чем через 30 минут после физического напряжения, курения, приёма пищи, употребления чая или кофе; измерять АД рекомендуется сидя в удобной позе; рука на столе находится на уровне сердца; манжета накладывается на плечо, нижний край её на 2 см выше локтевого сгиба; следует измерять АД последовательно 2-3 раза с интервалами 1-2 минуты после полного стравливания воздуха из манжеты; среднее значение двух или трёх измерений, выполненных на одной руке, точнее отражает уровень АД, чем однократное измерение; результаты измерения АД целесообразно записывать в личный дневник.
Уровень артериального давления не должен превышать 140/90 мм рт. ст. в любом возрасте (АД 120/80 мм рт. ст. — оптимально для любого возраста). При стойком АД выше 150 мм рт. ст. инсульты возникают в 3 раза чаще, а инфаркты — в 2,5 раза чаще, чем при нормальном артериальном давлении.
Для населения, входящего в группы риска развития артериальной гипертонии, необходимо рекомендовать простые и эффективные меры, направленные на изменение поведения и образа жизни:
• нормализация массы тела (желательно до достижения индекса массы тела < 25 кг/м ) за счёт уменьшения общей калорийности пищи и повышения уровня физической активности;
• ежедневные динамические аэробные физические нагрузки в течение 30-60 минут и более (например, прогулки быстрым шагом, катание на лыжах, велосипеде или плавание и др.);
• ограничение потребления поваренной соли (до 5 г в сутки); уменьшение использования соли при приготовлении пищи или исключение продуктов, имеющих повышенное содержание соли (соленья, копчёности, сосиски, колбасы, мясо в панировке, консервы, чипсы);
• целесообразно включать в рацион питания продукты, богатые кальцием (молочные продукты с низким содержанием жира), калием, магнием, микроэлементами, витаминами, пищевыми волокнами (овощи, фрукты, зелень, цельнозерновые продукты), орехи; ограничить употребление продуктов, содержащих животные жиры, исключить транс-жиры (кондитерские изделия фабричного производства, маргарин, спреды, продукты фаст-фуд), а также сладкие газированные напитки;
• ограничение приёма алкоголя ( • прекращение курения — один из самых эффективных способов снижения общего риска сердечно-сосудистых заболеваний.
В текущем году продолжается проведение диспансеризации и медицинских профилактических осмотров взрослого населения. Отличительные особенности программы диспансеризации заключаются в её участковом принципе и в коррекции факторов риска хронических неинфекционных заболеваний. Данная коррекция во многом направлена на изменение образа жизни населения, что в сочетании с другими стратегиями по снижению факторов риска, такими как контроль артериального давления, уровня глюкозы и липидов в крови, способствует раннему выявлению и профилактике заболеваний сердечно-сосудистой системы, в том числе артериальной гипертонии, позволит увеличить продолжительность здоровой жизни.
Акция «МАЙ — МЕСЯЦ ЗДОРОВОГО СЕРДЦА»
В целях профилактики неинфекционных заболеваний и формирования здорового образа жизни с 1 мая по 31 мая проводится акция «МАЙ – МЕСЯЦ ЗДОРОВОГО СЕРДЦА».
Главная цель акции – повышение осведомленности населения о факторах риска развития сердечно – сосудистых заболеваний и методах их профилактики: отказе от курения и других вредных привычек, контроле артериального давления, правильном питании, активных занятиях физкультурой и других аспектах здорового образа жизни.
В течение всего месяца работает «горячая линия» по профилактике сердечно – сосудистых заболеваний на базе ГБУЗ ЯО «ОЦМП», тел. (4852) 32 -06 -85.
Заболевания сердца и сосудов – это нарушения в функционировании сердечно — сосудистой системы.
К болезням сердечно – сосудистой системы относятся:
— нарушение сердечного ритма и проводимости;
— пороки сердца;
— инфаркт миокарда:
— ишемическая болезнь сердца;
— гипертоническая болезнь;
— недостаточность кровообращения и др.
Обычно хорошо работающее сердце практически не беспокоит, но может наступить момент, когда сердце неожиданно даёт о себе знать. Чаще всего это связано с развитием серьёзных заболеваний сердца.
Здоровье сердца и сосудов зависит от целого факторов. Некоторые из них можно контролировать. К этим факторам относятся питание, вредные привычки, образ жизни, занятия спортом. Другие факторы не поддаются контролю: это различные предрасположенности, например, к высокому уровню холестерина, оказывающему непосредственное влияние на болезни сердца и сосудов. Профилактика сердечно – сосудистых заболеваний заключается в соблюдении здорового образа жизни.
Наличие даже одного из факторов риска увеличивает смертность мужчин 50-69 лет в 3,5 раза, а сочетание действия нескольких факторов риска (курение, артериальная гипертензия) увеличивает риск развития ИБС у женщин на 40%, у мужчин на 100%, по сравнению с лицами, у которых эти факторы риска отсутствуют.
ФАКТОРЫ, ВЛИЯЮЩИЕ НА ЗАБОЛЕВАНИЯ СЕРДЦА И СОСУДОВ.
— Лишний вес;
— Высокий уровень холестерина в крови;
— Чрезмерное употребление алкоголя и табака;
— Стресс, тяжелая или малоподвижная работа;
— Жирные сорта мяса и молочные продукты повышают уровень холестерина в крови.
Нередко болезни сердца и сосудов передаются по наследству. Человек находится в группе риска, если кто-либо из его родственников (родители, братья или сестры) в возрасте до 55 лет перенес сердечный приступ. Для прямых родственников риск увеличивается в 10 раз по сравнению с людьми, не имеющими проблем с сердцем.
ПРАВИЛА ПРОФИЛАКТИКИ БОЛЕЗНЕЙ СЕРДЦА.
- Организуйте семейные прогулки, походы и игры на свежем воздухе.
2.Избегайте стрессов. Эмоции человека играют огромную роль для его здоровья.
3.Отказ от курения.
- Ограничение потребления алкоголя.
5.Правильное питание. Избыточное употребление мяса и молочных продуктов не влияет на организм положительно, а только вредит, Вместо этого следует употреблять рыбу, овощи, фрукты и крупы.
- Следите за весом и измеряйте окружность талии: ОТ больше 102 см для мужчин и больше 88 см. для женщин свидетельствует об абдоминальном ожирении, сопряженным с риском сердечно – сосудистых осложнений. Уменьшите массу тела.
- Ограничение потребления соли (не более 1 чайной ложки в сутки).
- Соблюдение режима дня. Нужно вовремя ложиться спать (не позднее 22.00-23.00) и спать не менее 7-8 часов.
- Умейте радоваться. Больше хороших эмоций, сделайте каждую минуту своей жизни насыщенной и полезной. Смех – лучшее лекарство от сердечно – сосудистых заболеваний.
9, Следите за уровнем глюкозы в крови.
- Ежедневная утренняя гимнастика, не менее 30 минут умеренной физической нагрузки в большинство дней недели, дозированная ходьба (уровень нагрузки определяется лечащим врачом с обязательным контролем пульса). Но избегайте перегрузок!
- Контролируйте артериальное давление.
Придерживаясь этих правил можно снизить риск развития сердечно – сосудистых заболеваний.
В поликлинике, в кабинете № 219 (кабинет медицинской профилактики) производится измерение артериального давления всем желающим с 9-00 до 11-00 в течение проведения акции «МАЙ- МЕСЯЦ ЗДОРОВОГО СЕРДЦА».
Администрация ЦРБ.
Система здравоохранения субъектов РФ и гражданин – навстречу друг другу!

Руководствуясь задачей информационно содействовать ходу реализации приоритетных проектов в сфере здравоохранения, обозначенных Президентом РФ на заседании Совета при Президенте по стратегическому развитию и приоритетным проектам 21 марта 2017 года, Главный интернет портал регионов России (РусРегионИнформ) и редакция журнала «Экономическая политика России» формируют Всероссийскую специализированную интернет-площадку «Система здравоохранения субъектов РФ и гражданин – навстречу друг другу!».
Целями данного бесплатного ресурса являются:
- Освещение перспективных направлений деятельности региональных и муниципальных органов управления, учреждений и организаций в вопросах здравоохранения, обязательного медицинского страхования, обращения лекарственных средств, медицинской помощи и реабилитации, фармацевтической деятельности, эффективности и безопасности лекарственных средств для медицинского применения, обращения медицинских изделий и обеспечения санитарно-эпидемиологического благополучия населения в субъектах Российской Федерации;
- Мотивация населения регионов России к ведению здорового образа жизни и повышение удовлетворённости населения качеством медицинской помощи;
- Выработка дополнительных мер по оказанию услуг в сфере здравоохранения, включая оказание медицинской помощи;
- Демонстрация инновационных программ внедрения современных медицинских технологий, новых методов профилактики, диагностики и лечения;
- Формирование позитивного имиджа региональной системы здравоохранения среди населения страны.
Актуальная информация и перспективные проекты развития системы здравоохранения субъектов РФ фиксируется здесь.
Зарегистрированные региональные и муниципальные органы управления, учреждения и организации могут самостоятельно размещать и редактировать актуальные статьи, новости и обзоры касательно профилактики заболеваний и формирования здорового образа жизни, развития первичной медико-санитарной помощи, совершенствования оказания специализированной медицинской помощи, в том числе, скорой специализированной медицинской помощи, медицинской эвакуации, внедрения инновационных методов диагностики, профилактики и лечения, а также основ персонализированной медицины, охраны здоровья матери и ребёнка, совершенствования медицинской реабилитации и санаторно-курортного лечения детей (оказания им паллиативной помощи), кадрового обеспечения системы здравоохранения субъектов РФ, развития международных отношений в сфере охраны здоровья, экспертизы и контрольно-надзорных функций в области здравоохранения регионов России, медико-санитарного обеспечения отдельных категорий граждан. Процедура упрощенной регистрации осуществляется на Главной странице, где публикуются «Последние новости».
Наиболее интересные новостные и аналитические материалы будут «сводиться» в виде презентационной информационной базы по тематике и на электронных носителях направляться в профильные федеральные органы власти, российские и зарубежные учреждения здравоохранения, библиотечные фонды, а также иностранные организации, заинтересованные в сотрудничестве с регионами России. С новостями субъектов РФ и муниципальных образований можно ознакомиться в разделе «Новости Регионов»
ОСТОРОЖНО КЛЕЩИ!

МЕРЫ, КОТОРЫЕ НЕОБХОДИМО ПРЕДПРИНЯТЬ, ЕСЛИ ВЫ ОБНАРУЖИЛИ ПРИСОСАВШЕГОСЯ КЛЕЩА.
- УДАЛЕНИЕ клеща проводится в ЦРБ:
— хирургический кабинет:
понедельник — пятница — с 8.00 до 14.30
суббота — с 8.00 до 13.00
— приемное отделение — круглосуточно.
- ИССЛЕДОВАНИЕ клеща на вирусоносительство клещевого энцефалита проводится в лабораториях г. Ярославля:
— ФБУЗ «ЦЕНТР ГИГИЕНЫ И ЭПИДЕМИОЛОГИИ ПО ЯРОСЛАВСКОЙ ОБЛАСТИ.
Адрес: г. Ярославль, ул. Войнова, 1, тел.(4852) — 73-36-42.
График работы лаборатории: до 30 апреля 2017г. с 9.00 до 16.30, перерыв на обед с 12.00 до 12.30 Выходной- суббота, воскресенье. С 1 мая 2017г. с 8.00 до 17.00 без выходных дней.
Стоимость 1 исследования:
— на вирус клещевого энцефалита – 435 рублей
— клещевой боррелиоз – 435 рублей
— комплексный анализ на вирус клещевого энцефалита, клещевой боррелиоз, анаплазмоз, эрлихиоз -780 рублей.
— ГАУЗ ЯО КЛИНИЧЕСКАЯ БОЛЬНИЦА им. Н.В.Соловьёва
Адрес: г. Ярославль, Загородный сад, 11
тел. (4852)-73-67-66; (4852)-25-13-94; (4852)-74-41-92.
График работы лаборатории:
до 30 апреля 2017г. с 8.00 до 15.00, выходной — суббота, воскресенье.
с 1 мая 2017г. с 8.00 до 20.00 без выходных дней.
Стоимость 1 исследования:
— на вирус клещевого энцефалита — 270 рублей;
— клещевой боррелиоз – 380 рублей;
— комплексный анализ на вирус клещевого энцефалита, клещевой боррелиоз, анаплазмоз, эрлихиоз – 775 рублей.
- При положительном результате исследования клеща на вирус клещевого энцефалита (боррелиоз и др.) необходимо обратиться на прием к врачу терапевту участковому.
Администрация ГУЗ ЯО Гаврилов — Ямской ЦРБ.
















